Alzheimer Dementia:漂泊无依的人,痴呆风险更高
2021-12-08 Freeman MedSci原创
据估计7%的退伍军人患有阿尔茨海默病(AD)和与AD相关的痴呆症(AD/ADRD)。患有脑外伤和创伤后应激障碍的退伍军人的发病率更高。 住房无保障的退伍军人要么直接经历过无家可归,要么由于极端贫困、住
据估计7%的退伍军人患有阿尔茨海默病(AD)和与AD相关的痴呆症(AD/ADRD)。患有脑外伤和创伤后应激障碍的退伍军人的发病率更高。 住房无保障的退伍军人要么直接经历过无家可归,要么由于极端贫困、住房不足、无法支付抵押贷款/租金或对支付能力不确定而有可能经历无家可归的情况。

住房无保障的退伍军人可能特别容易患上AD/ADRD。近60%经历无家可归的退伍军人年龄大于50岁,年龄是AD/ADRD的主要风险因素。无家可归的退伍军人往往同时有药物滥用、医疗(如创伤性脑损伤)和社会需求,也与AD/ADRD的风险较大有关。
随着时间的推移,AD/ADRD患者会失去独立生活的能力。一般来说,AD/ADRD患者从配偶、子女和其他家庭/朋友那里获得大部分的长期护理,无家可归的退伍军人可能没有愿意提供长期护理的家庭网络。
虽然正式的社区长期护理(如熟练的家庭保健)可以帮助AD/ADRD患者在社区养老,但这些服务很多是在家里提供。 如果没有家庭/朋友的护理支持和稳定的住房,患有AD/ADRD的住房不安全的退伍军人可能会遇到在社区安全生活的困难。养老院是社区生活的一个选择,但它们的费用很高,而且大多数人希望在社区养老。
美国退伍军人事务部(VA)有许多资源来支持住房不安全和老龄化的退伍军人。例如,VA和住房和城市发展部合作,为符合条件的退伍军人提供住房券、个案管理和其他配套的临床服务。 退伍军人事务部还提供多种基于家庭和社区的服务,包括成人日间健康护理、基于家庭的初级护理、家庭护理员和家庭健康助理护理以及熟练的家庭健康护理。
虽然住房无保障的退伍军人正在老龄化,但对他们的AD/ADRD的流行率知之甚少,这可以帮助规划和分配VA资源以满足弱势退伍军人的需求。
藉此, 布朗大学的Eric Jutkowitz等人,(1)评估2018年经历过无家可归、有可能经历无家可归或有稳定住房的退伍军人中AD/ADRD诊断的流行率;
(2)检查住房状况与有AD/ADRD诊断的退伍军人中急诊科就诊次数、住院人数和精神病院住院人数以及使用任何疗养院和社区长期护理服务之间的关系。
他们假设:住房无保障的退伍军人有更多的AD/ADRD的合并症和风险因素;与住房稳定的退伍军人相比,住房无保障的退伍军人有AD/ADRD的诊断,使用更多的急性和机构护理,但较少使用社区的长期护理服务。
他们计算了2018年经历过无家可归、有无家可归风险或有稳定住房的退伍军人中AD/ADRD诊断的流行率。根据有AD/ADRD诊断的退伍军人的住房状况确定急性护理(急诊科、住院、精神病住院)和任何长期护理(养老院和社区)的使用。
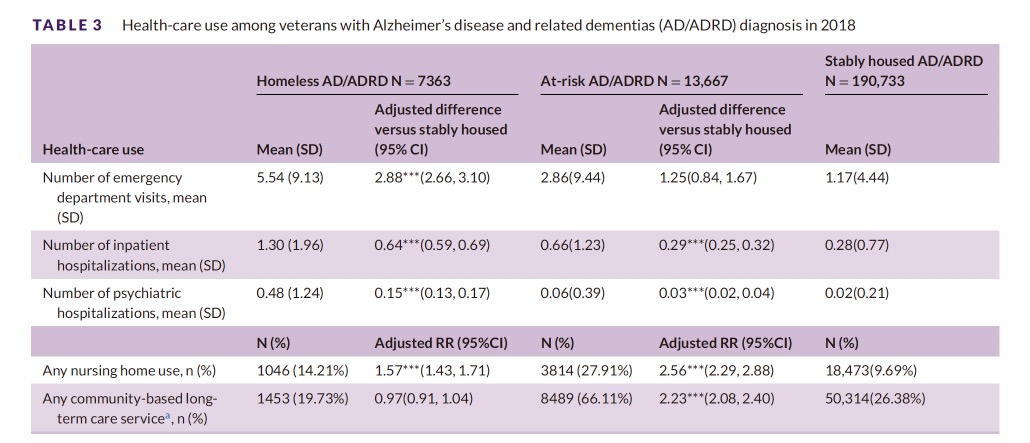
他们发现:无家可归、处于危险中和有稳定住房的退伍军人的AD/ADRD诊断的总流行率分别为3.66%、13.48%和3.04%。
与有稳定住房的退伍军人相比,患有AD/ADRD的住房不安全的退伍军人使用了更多的急性护理,他们更有可能进入养老院。
有风险但无家可归的退伍军人,比有稳定住所的退伍军人更有可能使用社区护理。
这个研究的重要意义在于发现了:在住房无保障的退伍军人中,AD/ADRD诊断的流行率要高于有稳定住房的退伍军人。
原文出处:
Jutkowitz E, Halladay C, Tsai J, et al. Prevalence of Alzheimer’s disease and related dementias among veterans experiencing housing insecurity. Alzheimer’s & Dementia. Published online November 10, 2021:alz.12476. doi:10.1002/alz.12476
作者:Freeman
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














#dementia#
55
#痴呆风险#
60
老年性痴呆,未来还是希望借助神经电生理吧,也许更为有效!
69