DIC, 弥散性血管内凝血
是一种以全身性血管内凝血系统激活为特征的临床综合症,因促凝物质的暴露(或产生)增多,天然抗凝因子及内源性纤溶不足,导致广泛的微血管内血栓形成;可同时或相继而因大量凝血因子和血小板消耗,(有时伴有纤溶亢进),导致多部位出血、休克、器官功能障碍及微血管病性溶血性贫血。
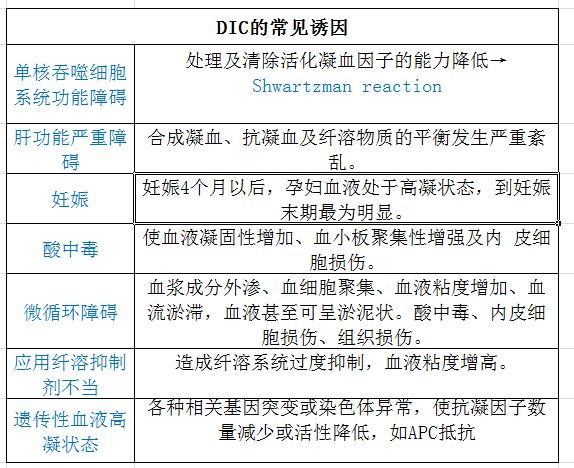
常见病因和诱因

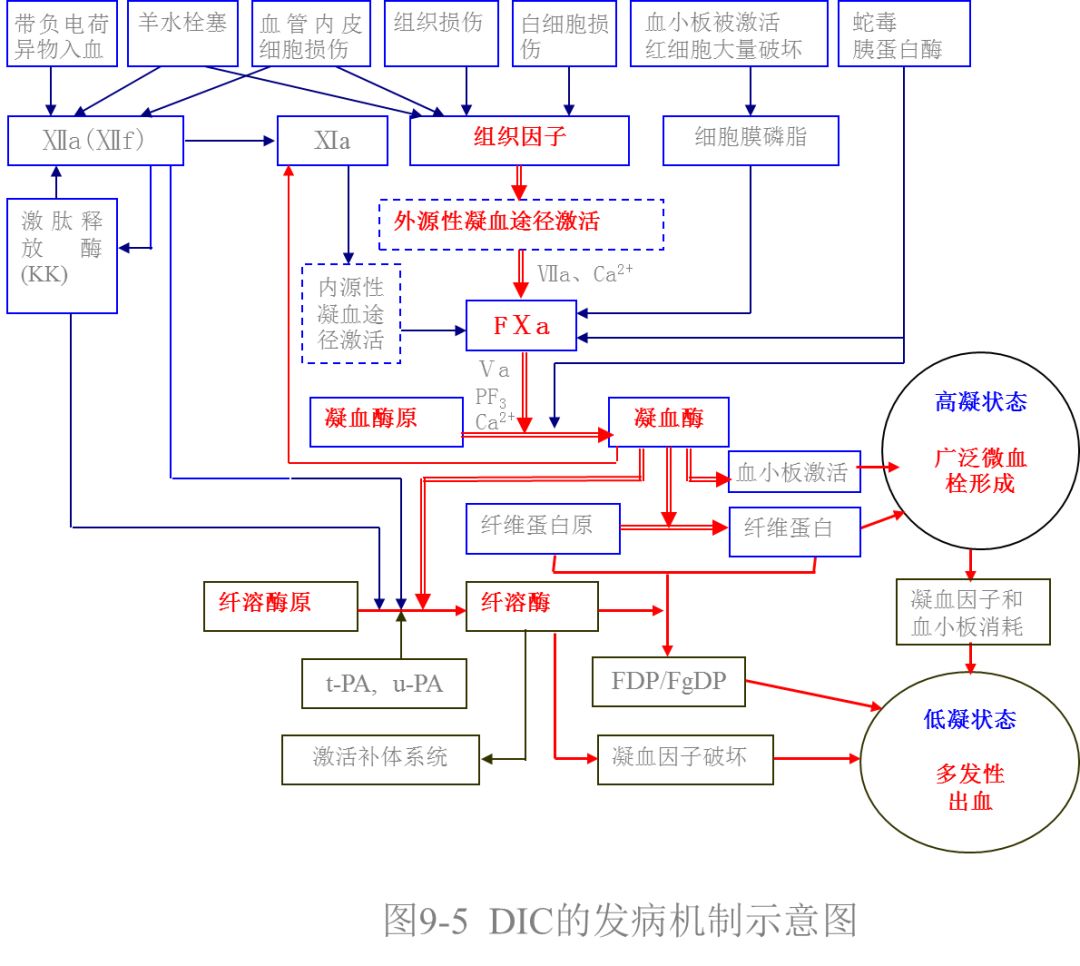
发生机制
1.DIC的起始:启动内外源性凝血途径
①组织损伤(TF)
②VEC损伤
③血细胞破坏
④其它促凝物质入血:
急性胰腺炎(胰蛋白酶)
栓塞
异常颗粒物质(肿瘤细胞)
外源性毒素(蛇毒、蜂毒)
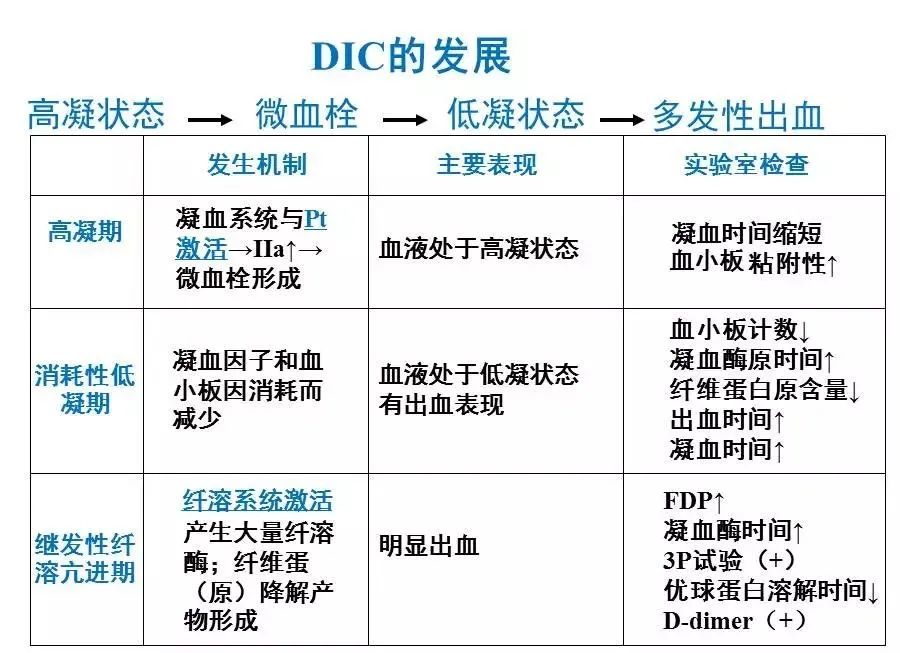
2.DIC的发展
DIC的实验室检查
1.3P实验【血浆鱼精蛋白副凝试验】
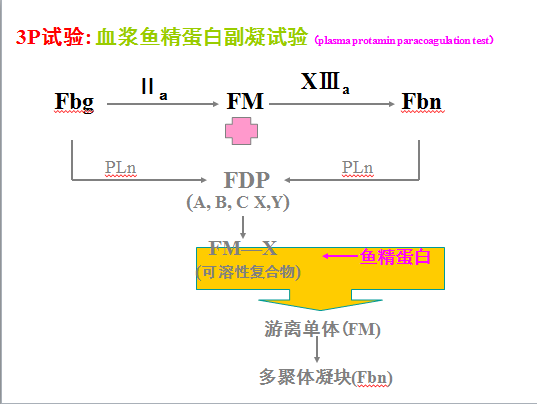
目的:检查X片段的存在。
原理:鱼精蛋白加入患者血浆后,可与 FDP中的X片段结合, 使血浆 中原与FDP X片段结合的纤维蛋白单体分离并彼此聚合而凝固。这种不需酶的作用,而形成纤维蛋白的现象称为副凝试验。
意义:DIC患者呈阳性反应。
2. D-二聚体检查
D-二聚体→FDP中D二聚体片段→纤溶酶分解纤维蛋白的产物之一
→ 继发性纤溶亢进的重要指标。
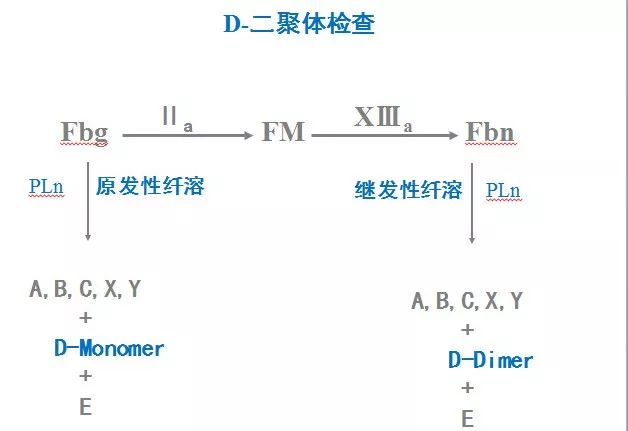
原理:
纤维蛋白原比纤维蛋白更容易被纤溶酶分解。在凝血酶的作用下纤维蛋白原先被转变为纤维蛋白多聚体,然后再被纤溶酶分解,才能形成D-二聚体。
意义:反应继发性纤溶亢进的重要指标。
在原发性纤溶亢进时,血中FDP↑,但D-二聚体并不增高。如富含纤溶酶原激活物的器官(子宫、肺、前列腺)受损时,会导致纤溶亢进, 这是由于大量 Pln直接使Fbg →FDP,就会形成D-单体而不是D-二聚体。
DIC的功能代谢变化
1.出血
机制:
1)凝血物质被消耗而减少
2)继发性纤溶亢进
3)FDP 的形成
4)血管壁损伤
2.休克
机制:
微血栓,出血,血管扩张,心泵功能障碍
3.溶血性贫血
常见于MAHA微血管病性溶血性贫血。常发生于慢性DIC和一些亚急性DIC,除了具有溶血性贫血的一般特点外,外周血中还可发现一些异型性质的红细胞或红细胞碎片,如盔甲形,星形,三角形,统称为裂体细胞→Schistocyte 裂体细胞。(简单来说,其实就是因为纤维蛋白形成,红细胞被拦住了,挂在了纤维蛋白丝上面狗带了,引起的贫血。然后这些红细胞就叫裂体细胞。)
4.多器官功能障碍
肾:急性肾衰-----腰痛,少尿,蛋白尿,血尿
肾上腺:皮质出血坏死→华佛综合征(Waterhouse-Friderichsen syndrome)
肺:肺出血、呼吸困难、呼吸衰竭
神经系统:头痛、意识障碍、嗜睡、昏迷等非特异症状
垂体:坏死→席汉综合征(Sheehan syndrome)
心脏:缺血、梗死、心源性休克
肝:黄疸,肝衰
肾>肺>脑>心>肝
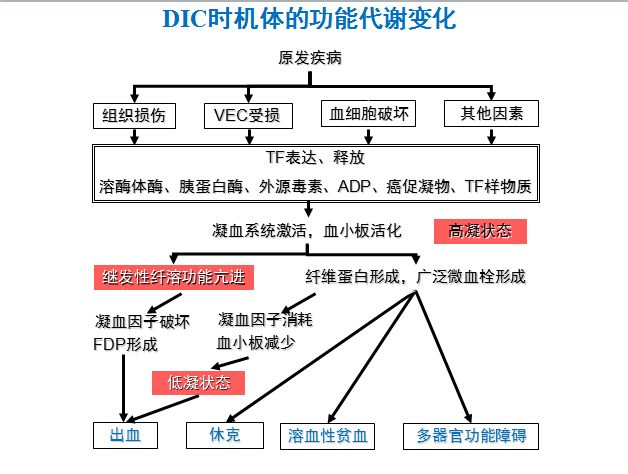
最后来看一张图梳理一遍思路。
作者:一颗芹菜
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#DIC#
79
#DIC#
84