CSCO 2016:邵志敏教授——中国乳腺癌防治如何突破困境?
2016-09-27 潘达君 医学界肿瘤频道
2016年,厦门的CSCO大会上,来自复旦大学附属肿瘤医院的邵志敏教授为我们讲述了中国乳腺癌的现状和问题。(邵志敏教授)乳腺癌是女性癌症第一位即使是从世界范围来说,乳腺癌也是位居女性癌症发病之首,全球每年新发乳腺癌病例约167.1万,每年约52.2万患者死于乳腺癌,发达国家乳腺癌发病率相对于欠发达国家更高。(乳腺癌世界地图,上图为发病率地图,下图为死亡率地图。可以看出,发达国家由于早筛等措施到
2016年,厦门的CSCO大会上,来自复旦大学附属肿瘤医院的邵志敏教授为我们讲述了中国乳腺癌的现状和问题。

(邵志敏教授)
乳腺癌是女性癌症第一位
即使是从世界范围来说,乳腺癌也是位居女性癌症发病之首,全球每年新发乳腺癌病例约167.1万,每年约52.2万患者死于乳腺癌,发达国家乳腺癌发病率相对于欠发达国家更高。
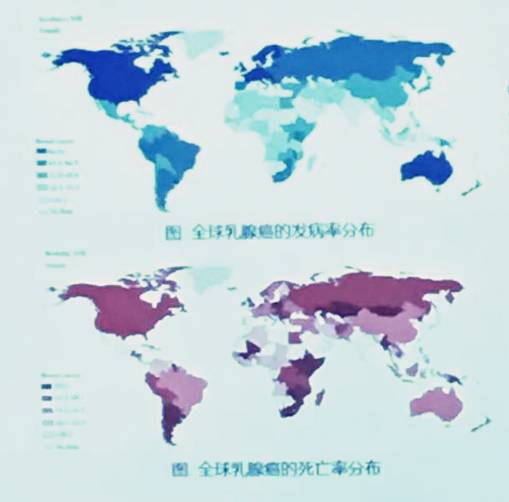
(乳腺癌世界地图,上图为发病率地图,下图为死亡率地图。可以看出,发达国家由于早筛等措施到位,发病率高于不发达国家,但是死亡率方面,最不发达的东非等地区远高于发达国家)
从中国的角度来说,乳腺癌也是女性发病率最高的癌症,根据GLOBOCAN显示,中国女性乳腺癌发病率为21.6/10万。居于癌症死亡原因第六位。
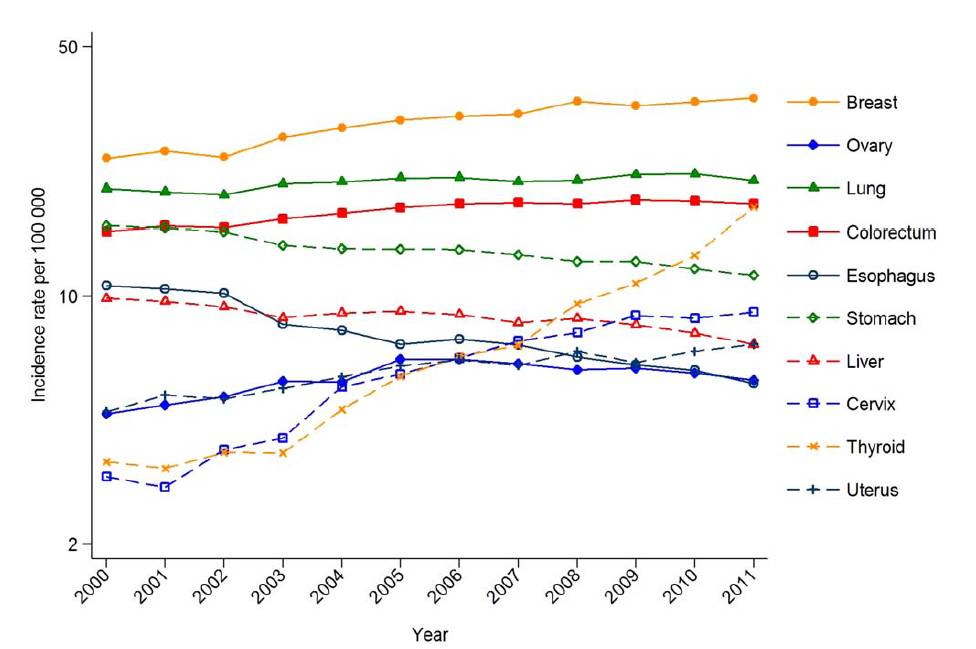
(发病率第一且在逐年上升的乳腺癌)
2015年,中国新发乳腺癌27万例,至2021年中国乳腺癌患者数量将高达250万,发病率将从不到60例/10万女性(55岁~69岁)增加到超过100例/10万女性。
持续增长的乳腺癌
和许多其它癌症一样,乳腺癌的发病率在中国也处于持续走高的趋势。
自90年代以来,中国的乳腺癌发病率增长速度是全球的2倍以上!尤其是城市地区。2011年,城市乳腺癌发病率为46.74/10万女性,农村女性乳腺癌发病率在28.43/10万。
城市地区乳腺癌在全部恶性肿瘤中的占比为19%,在农村,这个比例为14%。
比西方患者更年轻
在中国,诊断为乳腺癌的平均年龄为45~55岁,比西方女性更佳年轻。目前上海和北京的数据显示,我国城市女性乳腺癌发病的第一个高峰在45~55岁之间,第二个出线在70~74岁。
不过,这个数据也显示诊断为乳腺癌的中位年龄在逐渐增大。
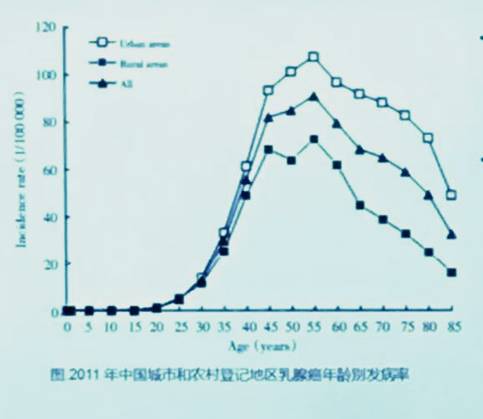
(2011年中国城市和农村地区乳腺癌年龄别发病率。中国女性两个发病高峰正好错开美国女性发病高峰。)
死亡率的增长
如果说发病率的提高与经济发展之后早筛等手段的使用率提高有关,那么,死亡率的不断提升就是个大问题了。
据GLOBOCAN,2008年之后中国女性乳腺癌死亡率达到5.7例/10万女性。
不过,稍微让人松一口气的是我过女性的乳腺癌死亡率想对发病率,增加并不明显。
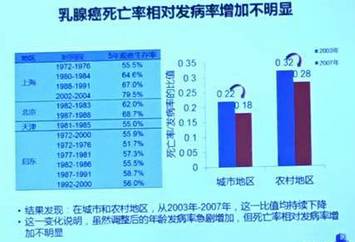
(死亡率与发病率的比值图)
在城市和农村地区,2003~2007年,这一比值一直在下降。
生存率差异化
在生存率方面,城市乳腺癌患者5年生存率高于农村,属于意料之中。城市乳腺癌5年相对生存率为77.8%,农村为55.9%,差异明显。
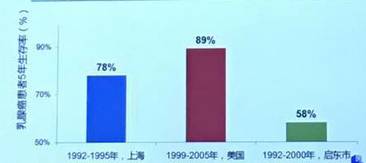
(上海、美国、启东市患者乳腺癌5年生存率对比图)
出现这一差异的原因有二,一是由于中国医疗服务人员短缺,这一状况存在区域差异(经济发展水平较差的地方医疗资源短缺更严重);二是由于中国乳腺癌患者治疗费用呈灾难性。
尽管从全球水平来看,中国乳腺癌治疗并不昂贵,平均费用为1216美元,在全球173个国家中排103。但是,对许多中国家庭来说,乳腺癌治疗花费能迅速导致家庭贫困:2012年,12.9%的中国家庭因医疗花费致贫,而政府医保由于报销水平低,癌症患者现款支付的花销不断增加。
总而言之,地区经济发展和经济收入导致了中国乳腺癌生存率出现地区差异化。
中国女性乳腺癌发病率影响因素
影响中国女性乳腺癌发病率的因素如下——
1、生殖和激素因素,比如月经年限长(初潮早或绝经迟)、从未生育、初产年龄推迟、母乳喂养受限;
2、生育率下降会间接影响乳腺癌风险(如缩短母乳喂养时间);
3、在中国,多次生育与绝经后妇女乳腺癌低风险相关(比值比OR,0.69);
4、超重和肥胖导致的发病率增高,中国女性BMI高于25的数量已经占25.4%,而根据研究,中国女性中BMI高于24者乳腺癌发病风险是低于24者4倍(包括绝经前和绝经后)。
早筛的困境
目前中国国内还没有全国范围内的乳腺癌筛查项目,其主要原因包括——
1、缺乏令人信服的成本效果分析数据;
2、人群分布广泛;
3、器材设备缺乏;
4、医疗保险未覆盖此项目;
5、中国女性在文化方面的障碍导致的不情愿和癌症宿命论,以及农村地区女性对乳腺癌筛查的重要性缺乏认知,也导致了乳腺癌的筛查难以普及。
即使是来自北京的数据也不乐观——
仅有5.2%新发乳腺癌病例是通过定期乳房X线筛查发现的;
82.1%的女性发现患乳腺癌时已有明显症状;
而美国通过筛查发现的乳腺癌患者比例高达60%以上。
中晚期患者更多
相较于美国大多数患者诊断时为0期I期,我过乳腺癌患者多为II期,III、IV期比例也高于美国,并且IV期乳腺癌数据在中国远被低估。

(临床分期情况,相比美国,中国的患者临床分期占比明显不同,中晚期癌症更多)
临床分期情况比欧美糟糕,这还不算,还有更惨的——许多患者存在治疗延误。统计结果显示,有4成以上患者从诊断开始,拖延超过3个月时间再进行治疗;拖延超过1年的伸直还有11.7%~17.3%
我国乳腺癌治疗
我过乳腺癌治疗目前包括以下5个方面:手术治疗、放射治疗、系统治疗和个性用药、姑息治疗、传统中药治疗。
目前来说外科治疗依然是乳腺癌治疗的首选。

(中国的乳腺癌放射治疗占比还是较低)
放射治疗方面,中国的使用比例仍然低于发达国家。与保乳手术类似,放射治疗的采取率在逐渐增加。16.3%的保乳手术患者没有按照标准化指南接受放射治疗。中国目前迫切需要提高放疗的规范化。
在系统治疗和个性化用药方面,中国的浸润乳腺癌患者仅81.4%接受辅助化疗,12.1%接受辅助化疗的患者接受治疗不到4个周期,低于推荐的最低标准。
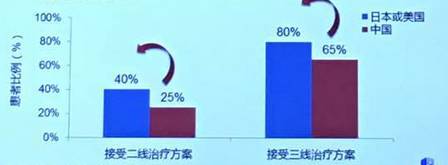
(二三线治疗方案在中国使用率较低,蓝色代表日本或者美国,红色为中国的二三线治疗方案的患者比例)
出现这个原因是由于中国缺乏可利用的治疗方法,新方法花费负担重。
姑息治疗在中国缺乏一般治疗和临终治疗的支持,开展不佳。
更多关于CSCO 2016的最新报道,请点击活动:CSCO 2016
作者:潘达君
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#困境#
65
继续关注!
98
谢谢分享!
86
所幸死亡率并没有升高
97
稍微让人松一口气的是我过女性的乳腺癌死亡率想对发病率,增加并不明显!!
86