Blood:CAR T细胞治疗大B细胞淋巴瘤的真实临床数据分析
2022-08-20 MedSci原创 MedSci原创
靶向CD19的CAR-T细胞治疗大B细胞淋巴瘤的主要预后决定因素有桥接治疗成功、CAR-T细胞产品选择、LDH以及没有长期中性粒细胞减少和/或严重神经毒性
自2018年8月起,靶向CD19的嵌合抗原受体 (CAR) T细胞已经成为治疗复发/难治性 (r/r) 大B细胞淋巴瘤 (LBCL) 的一种新的标准疗法 (SOC)。
本文报告了德国采用SOC CAR T 细胞治疗复发/难治性大B细胞淋巴瘤的真实世界数据,旨在探索与这类患者预后相关的风险因素。
纳入了接受 SOC Axicabtagene ciloleucel (axi-cel) 或 Tisagenlecleucel (tisa-cel) 治疗并在德国干细胞移植注册处(DRST)登记的 LBCL 患者。主要终点是分析毒性、反应、总生存率(OS)和无进展生存率(PFS)。
2018年11月至2021年4月期间,在德国的21个医疗中心共有356位患者接受了 axi-cel(n=173)或 tisa-cel(n=183)治疗。虽然 axi-cel 队列和 tisa-cel 队列在年龄、性别、乳酸脱氢酶(LDH)、国际预后指数(IPI)和预处理等方面均表现相当,但 tisa-cel 队列更多患者表现不佳、不符合 ZUMA-A 和需要桥接治疗。
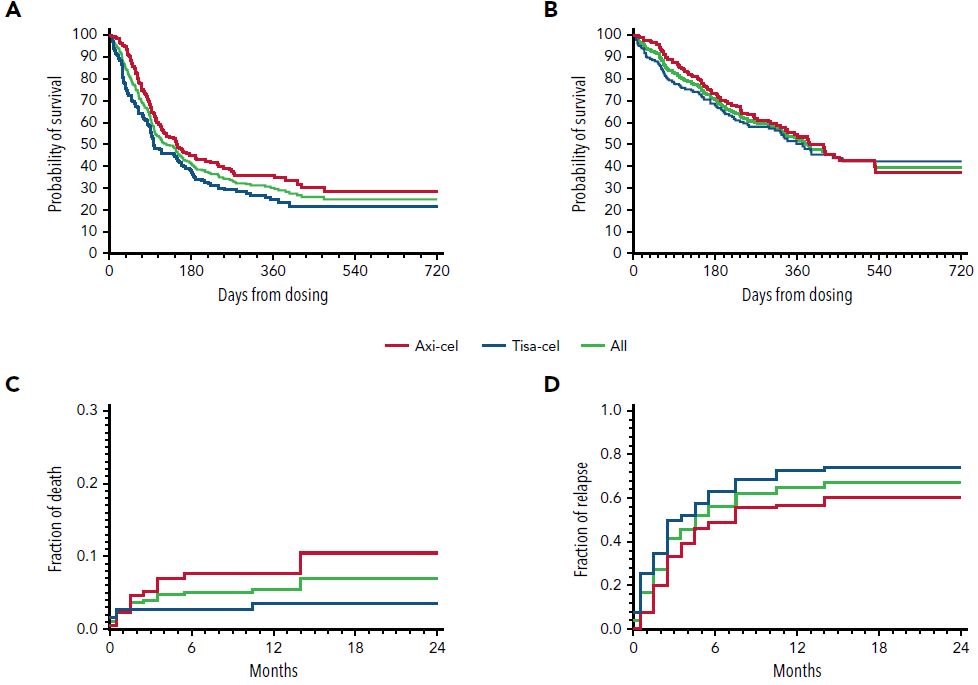
总队列、axi-cel队列和tisa-cel队列的PFS、OS、NRM和复发率
中位随访了11个月,Kaplan-Meier 估计给药后12个月的 OS、PFS 和非复发死亡率 (NRM) 分别是52%、30%和6%。虽然 axi-cel 队列 NRM 主要由长期中性粒细胞减少引起的感染和/或严重神经毒性引起,但在多因素分析中,PFS的显著危险因素是桥接治疗失败、LDH升高、年龄和 tisa-cel 治疗。
总之,该研究显示,在现实临床实践中,靶向CD19的CAR-T细胞治疗大B细胞淋巴瘤的主要预后决定因素有桥接治疗成功、CAR-T细胞产品选择、LDH以及没有长期中性粒细胞减少和/或严重神经毒性。这些发现或可指导设计风险适应的CAR-T细胞治疗策略。
原始出处:
Bethge Wolfgang A,Martus Peter,Schmitt Michael et al. GLA/DRST real-world outcome analysis of CAR T-cell therapies for large B-cell lymphoma in Germany.[J] .Blood, 2022, 140: 349-358. https://doi.org/10.1182/blood.2021015209
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#临床数据#
143
#细胞治疗#大B细胞#淋巴瘤#
107
#B细胞#
120
#细胞淋巴瘤#
110