子宫内膜浆液性乳头状腺癌卵巢转移的研究
2022-04-26 张玉敏 张师前 张师前公众号
子宫内膜浆液性乳头状腺癌(uterine papillary serous carcinoma ,UPSC)是在1982年由Hendrickson等首次提出,认为它是特殊类型的子宫内膜癌[1]。无论是
子宫内膜浆液性乳头状腺癌(uterine papillary serous carcinoma ,UPSC)是在1982年由Hendrickson等首次提出,认为它是特殊类型的子宫内膜癌[1]。无论是早期还是晚期UPSC均表现出侵袭性,恶性程度高[2-4]。UPSC易侵袭脉管间隙(lymph vascular space invasion,LVSI),发生淋巴结和腹腔转移[2]。本文着重讲述UPSC卵巢转移的诊治相关问题。
1 UPSC发病率和组织病理学
UPSC约占子宫内膜癌的10%,但其死亡人数约占所有子宫内膜癌相关死亡人数的40%。UPSC常发生在较瘦、年龄较大的妇女且没有激素的危险因素[2, 5, 6]。一项研究表明,含有浆液性组织的患者中22%年龄大于75岁,仅有3%小于45岁[7]。
Hendrickson等描述UPSC表现类似于卵巢浆液性乳头状腺癌,此后几个研究报告称UPSC的镜下表现、流行病学和临床表现与其它类型的子宫内膜癌不同[2]。然而,UPSC常与其它类型的子宫内膜癌,如子宫内膜样腺癌,透明细胞癌等混合存在[6, 8, 9]。
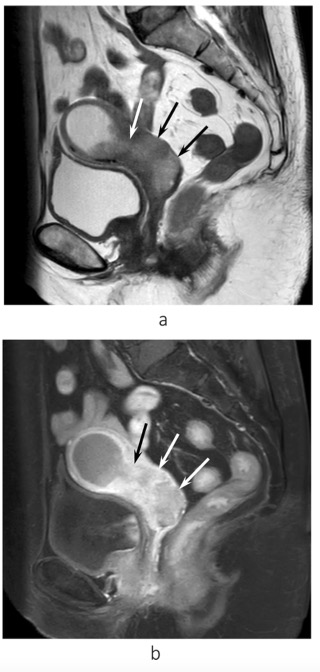
2 UPSC卵巢转移的诊断
2.1临床表现
UPSC患者的发病年龄较普通的子宫内膜样腺癌相对偏高[10],最常见症状为绝经后阴道出血[2, 5, 10]。
2.2 影像学检查
盆腔超声成像可能有助于对绝经后妇女的评估。不同于已报道的I型子宫内膜癌,UPSC往往发生在萎缩的发生子宫内膜[5, 10]。Wang等人研究,52名子宫内膜癌患者中有24名女性被诊断为UPSC,其中35%患者子宫内膜≤5mm,17%患者≤4mm[11]。相反,Grigoriou等报告称,经盆腔超声测量,没有一例子宫内膜样腺癌患者的子宫内膜≤5mm][12]。PET/CT在UPSC患者术前评估、评估子宫外转移和手术计划方面很有价值[10]。Sginolli等研究称PET/CT发现UPSC淋巴结转移的灵敏性、特异性、阳性预测值、阴性预测值和准确度分别是77.8%、100%、100%、93.1%、和94.4%;PET/CT定位UPSC转移灶的灵敏性、特异性、阳性预测值、阴性预测值和准确度分别是66.7%、99.4%、90.9%、97.2%和96.8%[13]。
2.3 肿瘤标志物
CA-125在UPSC患者术前评估方面有一定作用[10]。Olawaiye等招募了41名确诊为UPSC的患者,研究术前CA-125水平的作用,报告称CA-125水平与子宫外癌转移相关,并作出了受试者相关曲线(ROC曲线),截点为35U/ml,灵敏度和特异度分别为78%和100%[14]。但是CA-125不能单独作为评估疾病的代替标志物[5]。
2.4 活检
宫腔镜下取子宫内膜进行活检是诊断UPSC的金标准[15]。子宫内膜Pipelle活检发现UPSC的灵敏度达99%,研究中67位诊断为UPSC的患者被误诊为高级别子宫内膜样腺癌[16]。1982年Hendrickson等人提出了UPSC病理诊断标准[1]。
3 治疗
由于UPSC少见,仅有极少数临床试验提供了治疗策略,且循证治疗意见难达统一[10, 17]。但传统治疗建议,因UPSC侵袭性强及复发率高,多模式治疗可用于UPSC[10, 18]。
3.1手术治疗
美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)公布子宫肿瘤临床实践指南,子宫内膜癌分期采用 FIGO手术分期,据此分期UPSC卵巢转移至少为IIIa期。手术探查和全面手术分期通常是UPSC的初始处理方式,包括切除子宫+切除双附件+收集盆腔冲洗液+切除盆腔和腹主动脉旁淋巴结[2, 5, 10]。关于是否进行大网膜活检是有争议的[10]。由于UPSC易向腹腔转移,很多人主张全面分期时进行大网膜切除[19, 20]。Peled Y等人认为大网膜切除对预后没有明显收益[21]。NCCN指南提出要最大可能的行肿瘤细胞减灭术。满意减瘤(残余癌灶<1cm甚至无肉眼可见病灶)能延长生存期[5, 10, 22]。
3.2 辅助治疗
UPSC复发率高,常发生盆外复发且多部位,建议全身和局部辅助治疗[5, 10, 18]。
3.2.1化疗
NCCN指南指出手术分期后如为Ⅰb期、 Ⅱ期和Ⅲ、 Ⅳ期患者, 应行化疗。对于原发性晚期或复发的子宫内膜癌,化疗成为标准治疗方案[23]。常用化疗药物有阿霉素(A)、铂类(P)、紫杉醇(T)、环磷酰胺(CTX)等[5]。D. Pectasides等47位UPSC患者,表明卡铂+紫杉醇 (TP) 联合化疗的客观相对危险度(Relative Risk,RR)为62%,无疾病进展生存期(Disease-free Survival,DFS)中位时间为15个月,总生存期(Overall Survival,OS)中位时间为25个月 [23]。TP方案可耐受,主要引起血液系统副作用。
3.2.2 放疗
放疗是处理UPSC常见的辅助治疗[5]。放疗类型包括全腹盆腔放疗、全腹盆腔及盆腔扩大野加量放疗、全盆体外加阴道腔内放疗等。研究表明,同步放化疗可延长生存期,降低复发率[24-26]。48位IVB期UPSC患者接受同步放化疗后5年DFS和5年OS分别是29%和35%[24]。23位III-IV期UPSC患者接受同步放化疗后DFS中位时间和OS中位时间分别为18个月和50个月[26]。
4 UPSC卵巢转移的预后
UPSC占所有子宫内膜癌不到10%,但是占据了几乎40%子宫内膜癌相关死亡率[2]。虽然患者预后差,研究表明I-II期UPSC患者5年生存期为74%,III-IV期UPSC患者5年生存期为33%[27]。几篇文献指出对于III-IV期UPSC患者,满意减瘤(残余病灶<1cm甚至无肉眼可见病灶),术后接受顺铂为基础的化疗,最好联合紫杉醇,可改善预后,建议考虑放疗[2, 5, 10, 22, 26]。
5 未来的治疗方向
UPSC未来的治疗方向应向靶向治疗发展。Alessandro等和 Shinichi Togami等人研究发现人类上皮生长因子受体2(Human epidermal growth factor receptor 2 ,HER2)在UPSC组织中过表达,与生存期相关[28][29]。这项发现引导研究者将抗HER2单克隆抗体,即曲妥珠单抗用于UPSC的治疗。有一项临床试验给予HER2过表达的子宫内膜患者曲妥珠单抗,收益甚微[30]。
UPSC治疗的另一个合理方式为化疗联合靶向治疗,即研究顺铂+紫杉类联合曲妥珠单抗对晚期UPSC的作用。研究证明,顺铂、紫杉类和曲妥珠单抗复合物可协同或加和作用,能改善HER2阳性的乳腺癌疗效[31]。
作者:张玉敏 张师前
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#乳头状#
91
#内膜#
72