图文解析:脑出血影像诊断
2024-01-17 神经病学医学网 神经病学医学网
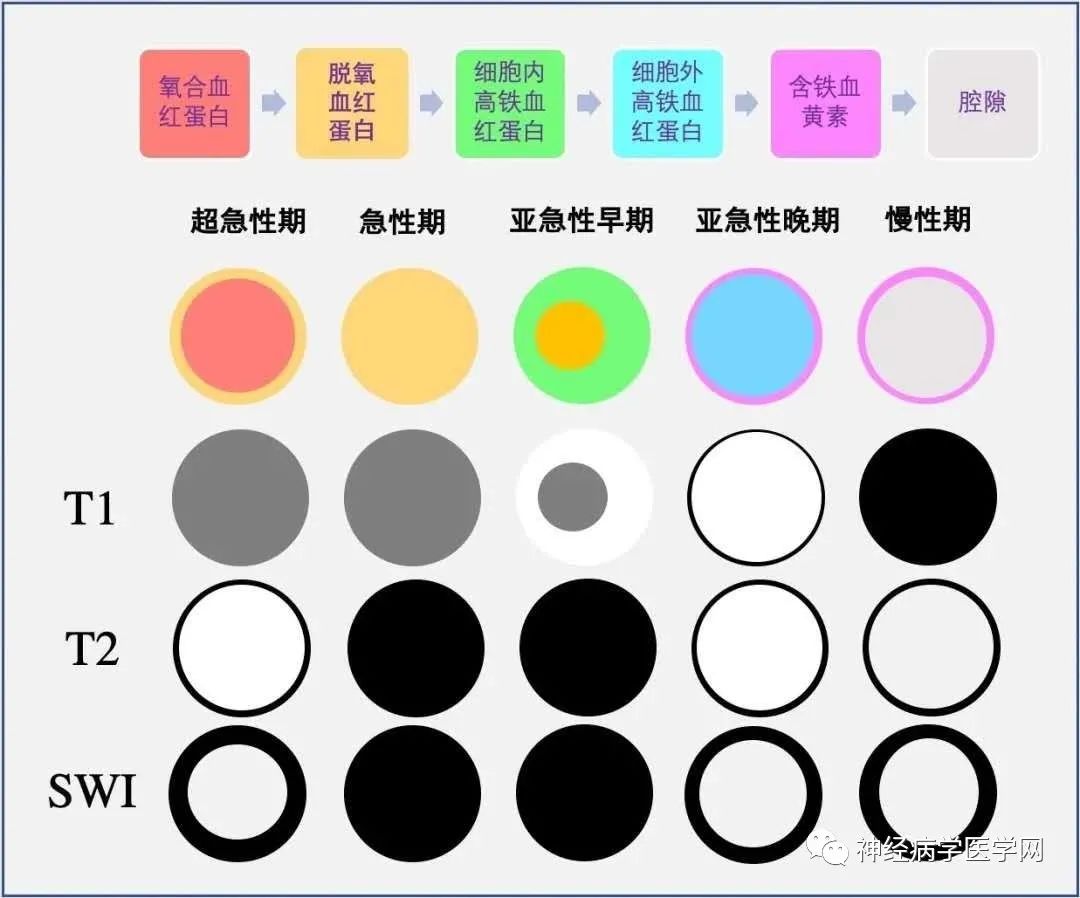
颅内出血的演变时期是基于MR T1和T2信号特征进行大致区分;超急性期MR与CT同样敏感,亚急性和慢性期则MR更为敏感;且MR信号改变是从病灶周围到中心进展。
先来看非创伤性脑出血基本演变示意图解析:
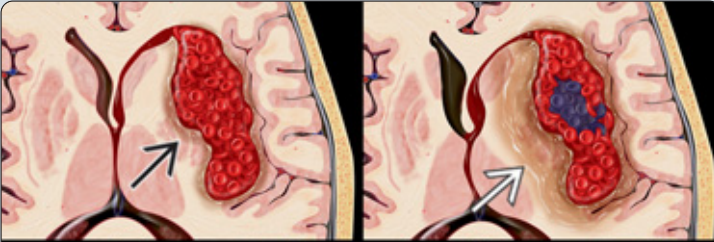
脑出血超急性期(细胞内氧合血红蛋白)向急性期(细胞内脱氧血红蛋白伴周围水肿)演化;主要为血红蛋白的变化。
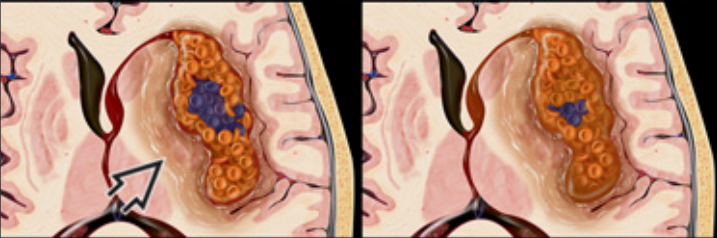
亚急性期:已由急性期的脱氧血红蛋白氧化为正铁血红蛋白,此图为亚急性早期(细胞内正铁血红蛋白)逐渐向亚急性晚期(细胞外正铁血红蛋白)演变;主要变化为红细胞的完整性破坏。
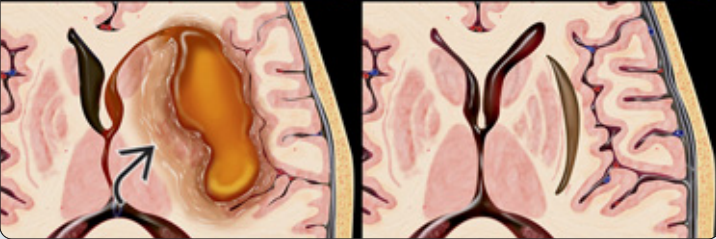
慢性期:已由亚急性期的正铁血红蛋白转化为铁蛋白和含铁血黄素,病灶形成囊腔,水肿减轻,逐渐吸收并胶质增生,遗留裂缝样病灶。
理解了这点,我们下面来详细说说脑出血的影像特点
1、脑出血影像诊断要点:
➤ CT呈高密度(50~70HU)占位;发病1天后,外周水肿形成;
➤ 血肿演变中心(核心)较周边(主体)慢;
➤ 颅内出血的演变时期是基于MR T1和T2信号特征进行大致区分;超急性期MR与CT同样敏感,亚急性和慢性期则MR更为敏感;且MR信号改变是从病灶周围到中心进展。
CT表现:
➤ CT平扫:
超急性期及急性期:高密度团块(0~3天)
※ 出血即刻:40~60HU 不均匀的高密度;
※ 出血后数小时:血液凝固收缩CT密度增加到60-80HU;
※ 血块成熟,血肿核心密度可增加到80~100HU;
※ 如果血红蛋白<8~10(血友病、肾功能衰竭)则出血呈等密度;
※ 较大的血肿可见液-液平面,大多与凝血功能紊乱或抗凝治疗有关;
※ 水肿和占位效应最初较轻(<3小时)
※ "涡流征":高密度血凝块周围出现较小的低密度区,表现为涡流样结构(活动性出血)
亚急性期:3~10天
※ 血肿密度逐步衰减(每天下降1.5HU,密度的降低与占位效应的减轻通常并不一致)
※ 水肿高峰在发病后约5天
※ 出血后1~4周呈等密度,取决于病灶的大小。
慢性期:>10天
※ 残留病灶特点:低密度病灶(37%)、无明显残留病灶(27%)、裂缝样病灶(25%)、钙化(10%)。
➤ 增强CT:
※ 活动性出血时期:造影剂渗出、CTA"斑点征"
※ 亚急性~慢性期:边缘增强(3天~1个月)
※ 慢性期:增强消失(2~6个月)
MRI表现:
➤ T1WI:
※ 超急性期(<24h):等~低信号;
※ 急性期(1~3d):等~低信号;
※ 亚急性早期(3~7d):外围高信号,中心等信号;
※ 亚急性晚期/慢性期早期(1~2w/4w):弥漫性高信号;
※ 慢性期晚期(>4w):等~低信号。
➤ T2WI:
※ 超急性期:高信号,边缘有不甚明显的低信号,病灶周围水肿;
※ 急性期:显著低信号,水肿加重;
※ 亚急性早期:低信号减轻,水肿继续加重;
※ 亚急性晚期/慢性期早期:血肿中心信号逐渐增高,周边呈低信号;
※ 慢性期晚期:环状或裂缝样低信号,无明显水肿。
➤ FLAIR:
与T2WI表现相同,出血进入到蛛网膜下也可观察到。
➤ T2* GRE
※ 超急性期:中心高信号,边缘低信号常见,可用以鉴别出血及其他占位性病变;
※ 急性期:显著的弥漫性低信号;
※ 亚急性早期:低信号(信号强度>T2WI 和FLAIR);
※ 亚急性晚期/慢性期早期:低信号边缘逐渐明显;
※ 慢性期晚期:由于胶质细胞增生的含铁血黄素染色,而呈现持续显著的低信号小环或裂缝样病灶。
➤ DWI:
※ DW1受T2 信号的影响显著(T2"透过"效应和T2"暗化"效应);
※ ADC图显示超急性期、急性期、亚急性期早期出血核心弥散受限;
※ 血肿周边水肿ADC信号增高。
➤ T1WI C+:
边缘强化可见于出血后数天内,可持续数月。
➤ SWI:
脑微出血比GRE更敏感。
用一张图总结一下:
2、脑出血病理演变特点:
➤ 出血即刻:富含水的液性血肿;95%-98%氧合血红蛋白;
➤ 超急性期:
❤红细胞含反磁性氧合血红蛋白;
❤含水量高(T2信号增高和TI信号降低);
❤周围开始出现血管源性水肿。
➤ 急性期:
❤完整红细胞内出现脱氧血红蛋白(完整的红细胞内带有4个不成对电子的顺磁性脱氧血红蛋白形成跨膜梯度→T2WI和GRE信号降低;血红蛋白顺磁性中心不能捕获水分子→T1WI信号不缩短);
❤水肿加重。
➤ 亚急性期早期:
❤完整红细胞内的脱氧血红蛋白氧化为带有5个不成对电子的顺磁性正铁血红蛋白(易诱导形成跨膜梯度→T2WI和GRE低信号);
❤正铁血红蛋白最初在血肿周边形成→T1WI最早表现为血肿周边高信号。
➤ 亚急性期晚期→慢性期早期:
❤红细胞裂解一释放正铁血红蛋白至细胞外间隙→红细胞跨膜梯度消失(不均匀的磁性消失和含水量的增加→T2WI和FLAIR信号增高)。
❤永久偶极子和偶极子相互作用→T1信号缩短
❤水肿和占位效应减轻。
➤ 慢性期:
❤溶解的红细胞和血凝块被巨噬细胞吞噬;
❤正铁血红蛋白转化为铁蛋白和含铁血黄素;
❤残留带有含铁血黄素瘢痕的囊腔和裂缝样病灶,在血脑屏障完整的区域持续时间并不确定;
❤水肿、炎症消退。
3、脑出血临床要点:
➤ 最常见的症状/体征:高血压(90%)、呕吐(50%)、意识障碍(50%)、头疼(40%)、癫痫发作(10%)。
➤ 病因:
※ 最常见原因:高血压、脑淀粉样血管病、创伤、出血性血管畸形;
※ 相对常见:梗死再灌注、凝血功能障碍、恶病质(blood dyscrasia)、药物滥用、肿瘤。
※ 不太常见:硬膜窦血栓形成、子痫、伴脓栓形成的心内膜炎、真菌感染(曲霉菌 毛霉菌)、脑炎
➤ 病程和预后:
※ 1/4患者出血1次或多次再出血,再出血增加死亡率,70%死于第二次或第三次出血;
※ 预后取决于血肿大小、发病时的意识水平和出血部位(1.后颅窝及脑叶出血比深部出血死亡率更高;2.脑室扩大:脑叶伴脑室扩大死亡率高,而丘脑出血伴脑室扩大死亡率相对降低;3.与华法林使用相关的ICH死亡率较高,发病后3个月死亡风险高2倍)
4、脑出血影像解读要点:
➤ 血肿周围大范围的血管源性水肿→警惕潜在的肿瘤可能;
➤ CT显示急性血肿显著的异质性预示血肿扩大和死亡率增高;
➤ "涡流征"、造影剂外渗和强化预示血肿扩大和死亡率增高;
➤ 液-液平面→警惕潜在的凝血功能紊乱。
5、实例演练:
➤ 超急性期脑出血
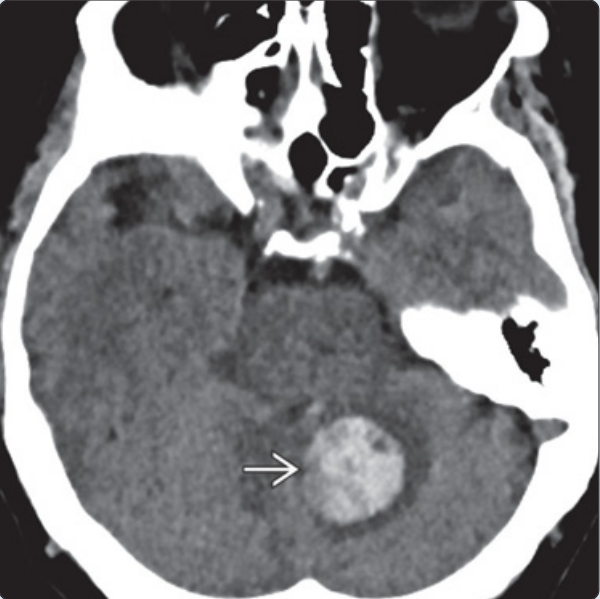


高血压患者,CT平扫:左侧小脑急性脑出血,周围轻微水肿;MRI:小脑出血部位显示T1WI 等~低信号,T2WI 高信号,边缘有低信号环( 弯箭头所示),病灶周围水肿,提示超急性期出血。
➤ 脑出血各期共同存在
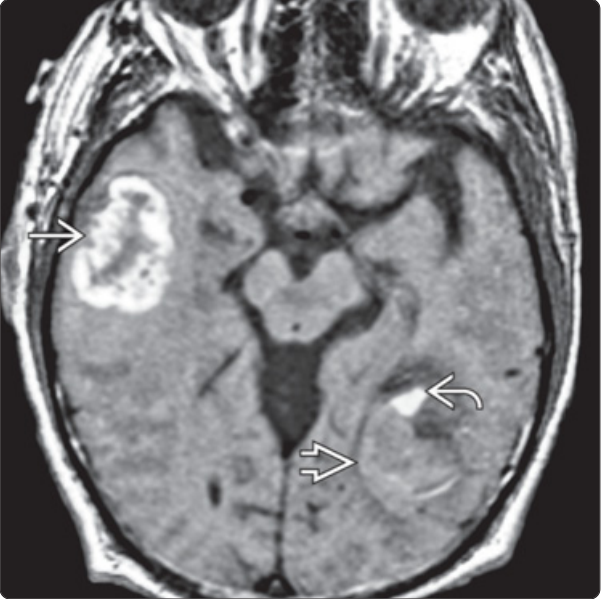
脑淀粉样血管病患者,轴位MRI 左T1WI/右T2WI:显示左半球后部有一混杂信号的出血病灶,存在超急性期(宽箭头指示T1等信号、T2高信号),亚急性期早期(弯箭头指示T1高信号、T2低信号);右侧颞叶出血病灶为亚急性期晚期(直箭头指示T1高信号、T2高信号)。
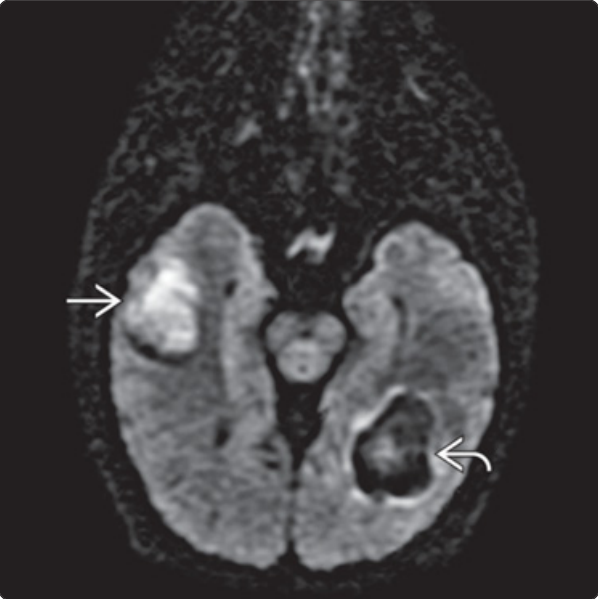
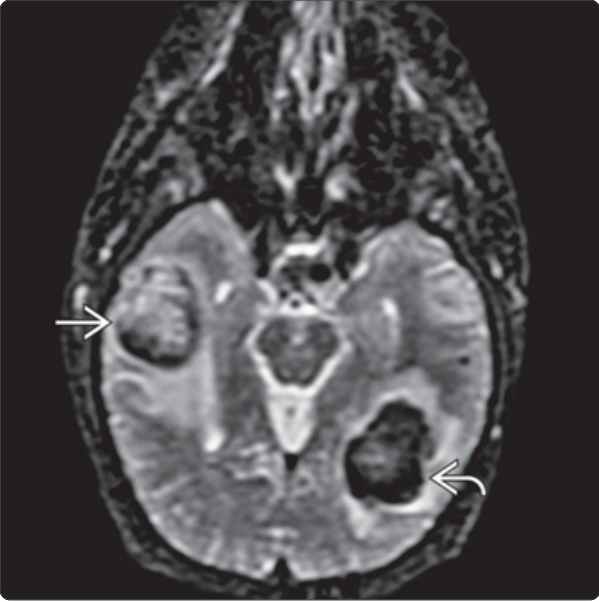
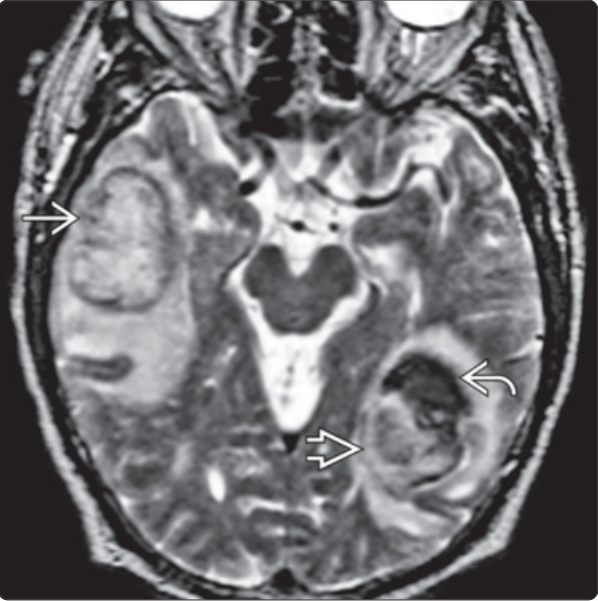
与上图为同一患者21h后影像,轴位MRI 左DWI/右ADC:显示DWI主要表现为T2“透过效应”,如右侧颞叶亚急性期晚期高信号,而左半球后部急性期或亚急性早期出血病灶由于T2“暗化效应”,表现为低信号;ADC在急性期/亚急性早期弥散受限为低信号,亚急性晚期开始弥散不受限为高信号。
作者:神经病学医学网
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#脑出血# #影像诊断#
31