新冠病毒感染住院患者的临床特征和预后分析
2023-01-18 呼吸科的故事 呼吸科的故事
单因素分析中,发现年龄、性别、高血压病、入院时有呼吸困难以及白细胞增高、中性/淋巴比例增高、LDH增高、CRP增高和D二聚体增高均是预后差的危险因素。
本文是笔者在2020年武汉疫情期间统计的相关临床资料,这次疫情爆发到现在,我们很多诊疗方案存在不合理因素,包括胸腺肽和免疫球蛋白的滥用。之所以出现这样的情况,和我们没有及时整理统计临床资料有关。今天把我三年前统计的相关的资料在这里,与大家分享。
新冠病毒感染住院患者的临床特征和预后分析
杭州市第一人民医院呼吸科
沈凌
引言
严重急性呼吸综合征冠状病毒2型(SARS-Cov-2)肺炎是一种新型传染性疾病,目前在全球感染人数超5000万,最早是在2019年12月在湖北武汉迅速传播,其死亡率全球目前为2.5%。SARS-Cov-2肺炎的临床症状从轻度到危重不等,部分病例进展非常快,为了解哪些因素导致病情的进展,其预后因素有哪些,我们收集了武汉第四医院约334例患者的临床资料,进行分析。
1.方法
1.1研究设计和研究对象
这是一个单中心、回顾性、观察性研究,研究地点是武汉第四医院,该医院在此次疫情期间是作为武汉收治SARS-Cov-2肺炎的一个定点医院,我们回顾分析了从2020.1.1到2020.3.20诊断为SARS-Cov-2肺炎的患者,临床化验指标均由当地医院完成。
1.2数据采集
我们审阅了临床电子病历记录、护理记录、实验室数据和影像学检查,通过标准化档案进行整理。我们收集了年龄、性别、接触史、既往病史(高血压病、糖尿病、恶性肿瘤、冠心病、脑血管病)、从发病到住院的症状(发热、咳嗽、呼吸困难、乏力、鼻炎、胸痛、头痛、呕吐、腹泻)、入院时实验室数据(白细胞总数和淋巴细胞分类、血小板、血红蛋白、血气分析、乳酸脱氢酶)、合并感染和治疗情况(氧疗、抗病毒药物、抗菌素、激素和免疫调节剂和免疫球蛋白)。
1.3结局
主要结局是28天内的死亡状况,次要结局是SARS-Cov-2相关的急性呼吸窘迫综合征的发生率。急性肾损伤则基于血清肌酐的水平;急性心肌损伤是基于肌钙蛋白的水平。
1.4统计学方法
本研究的目的在于报道临床病程和新冠肺炎的临床结局,我们对于连续变量资料进行描述性统计如平均值和标准差,对分类资料采用百分比。我们对生存者和死亡患者采用两样本T检验以及Fisher精确检验。我们使用Kaplan-Meier曲线记录生存数据。
2.结果
2.1人口学特征
自2020年1月10日~2020年3月20日,有334名确诊SARS-Cov-2肺炎的患者进入武汉第四医院,其中死亡64例,存活270例。其中男性169例,女性165例,平均年龄是61.25岁,超过60岁的患者有190例(56.9%)。
这些患者中合并有高血压的比例高达35%、糖尿病17.7%、冠心病14.7%、COPD6.3%、脑血管疾病5.1%、恶性肿瘤4.8%。
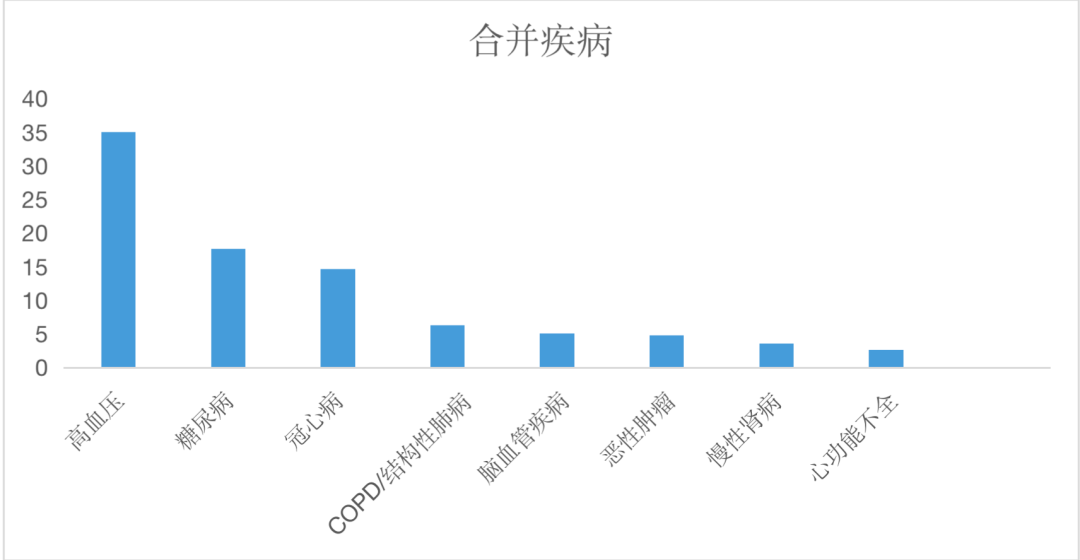
图1 COVID-19肺炎合并慢性基础疾病情况
我们将生存者和死亡者的人口学特征进行比较,发现死亡者的年龄较存活者更高,死亡者最小年龄为47岁,从性别角度看,死亡者中男性比例更高。在合并慢性基础疾病中,死亡人群中既往有高血压的比例更高,而糖尿病、冠心病和恶性肿瘤在两组中差异没有统计学意义。将60岁以上男性单独分成一组,与其他患者相比,其死亡风险为2.503(95%CI 1.419~4.418)。
表 COVID-19肺炎的人口学和临床特征
|
总体 |
死亡者(64) |
存活者(270) |
P值 |
|
|
年龄(岁) |
61.25 |
68.16(47~85) |
59.61(9~87) |
0.000 |
|
性别 |
||||
|
男性 |
169 |
41 |
128 |
0.018 |
|
女性 |
165 |
23 |
142 |
|
|
基础疾病 |
||||
|
高血压病 |
117 |
30 |
87 |
0.03 |
|
糖尿病 |
59 |
14 |
45 |
0.515 |
|
冠心病 |
49 |
14 |
35 |
0.078 |
|
恶性肿瘤 |
16 |
4 |
12 |
0.52 |
|
症状 |
||||
|
发热 |
286 |
53 |
223 |
1 |
|
咳嗽 |
219 |
39 |
180 |
0.384 |
|
乏力 |
117 |
27 |
90 |
0.192 |
|
呼吸困难 |
129 |
34 |
95 |
0.01 |
|
恶心纳差 |
56 |
13 |
43 |
0.456 |
|
全身酸痛 |
23 |
5 |
18 |
0.784 |
2.2临床特征
COVID-19肺炎的临床症状多样,最为常见的包括发热(82.6%)、咳嗽(65.6%)、呼吸困难(38.6%)和乏力(35%);另外消化道症状较为突出,包括恶心纳差(16.8%)、腹痛腹泻(8.1%)和呕吐(2.7%),需要引起注意的是有1.5%的患者没有症状。
虽然发热是最常见的临床表现,但是新冠病毒肺炎的发热程度通常并不高,常常被患者忽视。有8%的患者是在入院后2-8天出现发热。从症状出现到影像学确认肺炎的平均时间为6天。
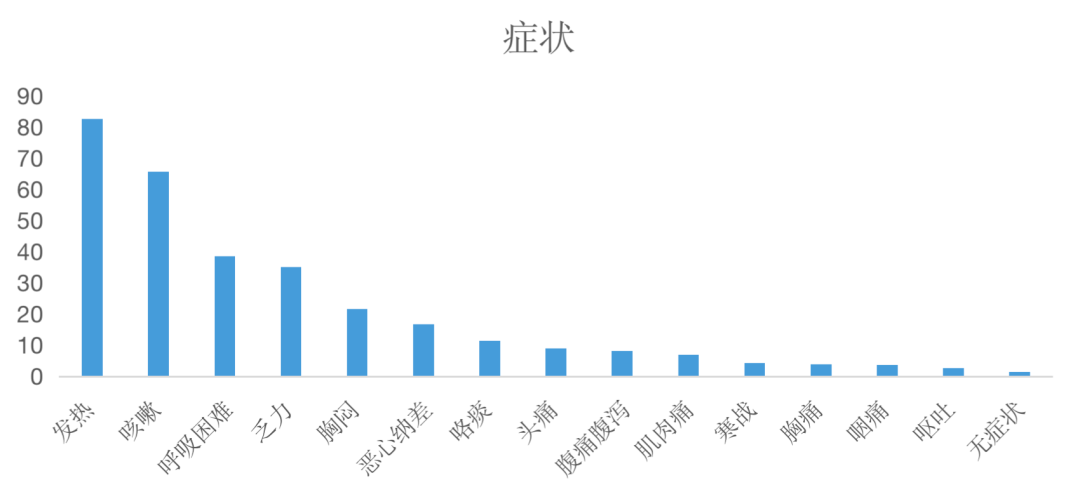
图2 症状出现的百分比
2.3 影像学特征
大多数患者影像上为双侧病变,早期病变局限,呈斑片状、亚段或节段性分布为主,病灶多以胸膜下分布,影像特征是磨玻璃样改变伴或不伴小时间隔增厚。随着病程进展,肺部影像病变出现病灶增多,范围扩大,并逐渐累及多个肺叶等特点,超过一周以上病程中可出现实变影。但出现胸腔积液病例非常少(分别是4例),未发现有淋巴结肿大的病例。
在早期肺部病变以磨玻璃影为主,随着病程的发展,会出现网格影和实变影,3周以上的病程还会出现混合性病变。
2.4实验室检查
COVID-19肺炎患者多数患者血白细胞低于10*109/L,血红蛋白和血小板也多在正常范围内。炎症指标中血CRP轻度增高,PCT多数正常。根据不同的生存情况看,死亡患者在白细胞总数、中性粒细胞总数、血CRP和PCT、胆红素、尿素氮、D二聚体等方面要明显高于存活者,且有统计学意义。
表COVID-19肺炎的实验室检查
|
所有患者(334) |
死亡者(64) |
存活者(270) |
P值 |
|
|
白细胞总数(×109/L) |
6.46 |
9.49(1.17~32.48) |
5.74(1.42~14.2) |
0.000 |
|
中性粒细胞总数(×109/L) |
4.81 |
8.15(0.71~30.43) |
4.02(0-11.87) |
0.000 |
|
淋巴细胞总数(×109/L) |
1.12 |
0.80(0.268~2.39) |
1.19(0~4.22) |
0.000 |
|
中性粒/淋巴细胞比值 |
6.08 |
12.31(0.89~52.06) |
4.59(0.61~45.19) |
0.000 |
|
血小板总数(×109/L) |
217.39 |
167.44(40~261) |
226.26(70~613) |
0.004 |
|
C反应蛋白(MG/L) |
43.88 |
89.12(1.1~259.77) |
33.31(0.2~241.6) |
0.000 |
|
降钙素原(NG/ML) |
0.18 |
0.49(0.1~7.38) |
0.12(0.1~3.83) |
0.000 |
|
AST |
53.47 |
75.24(6~939) |
47.68(9~933) |
0.054 |
|
总胆红素 |
15.16 |
21.31(10.9~41.6) |
14.23(4.3~38.8) |
0.002 |
|
尿素氮 |
7.69 |
12.38 |
6.46 |
0.000 |
|
肌酐(MG/L) |
115.70 |
196.72 |
99.96 |
0.062 |
|
乳酸脱氢酶(IU/L) |
312.82 |
466.43 |
269.33 |
0.000 |
|
肌酸激酶(IU/L) |
188.04 |
342.65 |
146.23 |
0.000 |
|
TNI(UG/L) |
0.53 |
1.04 |
0.18 |
0.053 |
|
D二聚体 |
3029.26 |
5681.02 |
2362.92 |
0.001 |
2.5治疗情况
有241例(72.2%)接受了抗菌素治疗,有118例(35.3%)接受了糖皮质激素治疗,有60例接受了胸腺肽或者免疫球蛋白治疗。抗病毒治疗中,有78例予以奥司他韦,有179例予以洛匹那韦治疗,有7例予以氯喹治疗,有156例予以阿比多尔治疗,有26例予以利巴韦林治疗。从存活者与死亡者的治疗情况比较可以看出,死亡者使用激素和低分子肝素的比例更高,而其他治疗手段差别没有统计学意义。
表 COVID-19肺炎的治疗情况
|
所有患者 |
死亡者(64) |
存活者(270) |
P值 |
|
|
糖皮质激素 |
118 |
37 |
81 |
0.000 |
|
洛匹那韦 |
179 |
28 |
151 |
0.094 |
|
阿比多尔 |
156 |
27 |
129 |
0.486 |
|
奥司他韦 |
78 |
19 |
59 |
0.191 |
|
利巴韦林 |
26 |
4 |
22 |
0.797 |
|
丙种球蛋白 |
133 |
30 |
103 |
0.205 |
|
胸腺肽 |
53 |
10 |
43 |
1.0 |
|
抗菌素 |
241 |
48 |
193 |
0.643 |
|
化痰药 |
97 |
16 |
81 |
0.540 |
|
低分子肝素 |
19 |
8 |
11 |
0.015 |
2.6结局
总共有64例患者死亡,全部在28天内死亡,其中37例在入院后一周内病亡。与存活者相比,死亡者更容易发生ARDS(81% vs 45%),以及更可能接受人工通气。存活者住院平均时间为 天,核酸转阴时间为 天。
2.7生存者与死亡者的危险因素
根据以上临床资料
表 影响SARS-Cov-2肺炎预后因素
|
变量 |
单因素分析 |
多因素分析 |
||||||
|
HR |
P |
95.0% CI |
HR |
P |
95%CI |
|||
|
Lower |
Upper |
|||||||
|
性别 (男性vs女性) |
1.978 |
0.018 |
1.125 |
3.475 |
||||
|
年龄(>60 vs ≤60) |
2.236 |
0.008 |
1.233 |
4.054 |
||||
|
高血压(有 vs 无) |
1.856 |
0.030 |
1.067 |
3.228 |
||||
|
冠心病(有vs 无) |
1.880 |
0.078 |
0.942 |
3.752 |
||||
|
糖尿病(有 vs 无) |
1.337 |
0.435 |
0.645 |
2.774 |
||||
|
呼吸困难(有 vs 无) |
2.088 |
0.01 |
1.204 |
3.622 |
||||
|
白细胞(>10*109/L vs≤10*109/L) |
7.721 |
0.000 |
3.612 |
16.502 |
||||
|
中性/淋巴比值(>8vs≤8) |
8.868 |
0.000 |
4.699 |
15.988 |
4.457 |
0.000 |
2.14~9.66 |
|
|
LDH(>350vs≤350) |
2.334 |
0.005 |
1.307 |
4.169 |
||||
|
CRP(>50vs≤50) |
5.044 |
0.000 |
2.799 |
9.088 |
2.383 |
0.012 |
1.208~4.70 |
|
|
D二聚体(>4000vs≤4000) |
1.926 |
0.024 |
1.112 |
3.338 |
||||
|
PCT(>0.4vs≤0.4) |
4.309 |
0.000 |
2.347 |
7.911 |
2.705 |
0.007 |
1.313~5.576 |
|
3.讨论
我们首批浙江赴武汉支援医疗队进驻武汉第四医院,在2020-1-25到达,在2020-3-24离开,工作时间达56天。在此期间我收集了该院确诊SARS-COV-2肺炎的病例约324例,进行了临床资料的整理和分析。
由于我们收集整理的是住院患者,也就是病症较重的患者,因此发生危重症的比例较高,在334住院患者中,死亡患者67人,死亡率达20%。但是这不能代表整体COVID-19的全貌,因此不能外推到所有患者。
由于COVID-19肺炎严重感染的基础病理生理变化是严重的ARDS,在多项研究中均发现男性和高龄患者更容易发生ARDS,因此也成为预后差的危险因素之一。在本项研究中,60岁以上的老年人比例达超过一半,男女比例相当,但是死亡患者中男性比例接近2/3,大于60岁的男性死亡率是其他人群的2.5倍。
虽然COVID-19肺炎住院患者中,高血压和糖尿病是较为常见的合并基础疾病,但是只有高血压是独立预后因子,而糖尿病在两组人群中差异没有统计学意义。结合文献发现危重症患者中心血管事件发生率较高,而且SARS-Cov-2病毒结合的位点是血管紧张素转换酶(ACE),因此有基础心血管疾病特别是高血压患者预后较差。
单因素分析中,发现年龄、性别、高血压病、入院时有呼吸困难以及白细胞增高、中性/淋巴比例增高、LDH增高、CRP增高和D二聚体增高均是预后差的危险因素。但通过多元回归分析,我们发现其中只有中性/淋巴比例增高、CRP增高和PCT增高是独立危险因素。
作者:呼吸科的故事
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











病史采集很重要
83