HBSN:腹腔镜肝癌肝切除术后腹膜转移的患病率、模式、风险因素和结果
2023-11-26 Bob Wang MedSci原创
LH后,HCC患者的PM患病率、模式和独立风险因素被确定。对于经验丰富的外科医生来说,LH与HCC患者的PM发病率增加无关。PM的手术再切除与延长生存有关。
腹膜转移(PM)在腹腔镜或尸检中被发现,患病率为3%至16%。PM是肝细胞癌(HCC)患者预后不佳的指标。全身化疗是HCC中PM的一线治疗,中位生存期为2.1-12.5个月,远低于无PM的患者。几项研究报道,高热腹腔化疗(HIPEC)和积极的腹膜转移切除术可将复发HCC患者的中位总生存期(OS)延长至46.7个月。
然而,这些患者中只有36.1%符合根治性再切除的条件,预后受腹膜病变程度的强烈影响。不幸的是,用于评估PM复发的检测方法和血清生物标志物未能早期识别PM,并且缺乏可靠的PM预测标志物。因此,早期预测肝癌患者的PM状态对于制定更个性化的治疗方案以延长生存期至关重要。
腹腔镜肝切除术(LH)已被应用于肝癌的治疗。接受LH治疗的HCC患者数量已经显著增加。研究表明,与开放式肝切除术(OH)相比,腹腔镜手术具有令人鼓舞的长期预后。然而,人们对PM的风险,因为活的肿瘤细胞可能通过腹腔镜器械的直接转移或气腹期间释放到腹腔的恶性细胞雾化而污染腹腔镜伤口。迄今为止,仅有有限的关于LH后PM的研究报道。
然而,由于患者数量少和单中心数据招募,作者没有得出关于LH是否增加PM风险的令人信服的结论。一些研究者认为肿瘤直径5cm、微血管侵袭(MVI)和阳性切缘是开放手术中PM的潜在危险因素。然而,LH后PM的患病率、危险因素和分子机制尚未阐明。此外,由于成像设备的鉴别能力不理想,在HCC早期识别腹膜小结节是困难的。因此,LH术后PM的患病率及危险因素值得进一步研究,以便在切除时采取预防措施,并制定术后随访方案。
2023年6月8日发表在Hepatobiliary Surgery and Nutrition的文章,通过一个大型的、多中心的队列研究,我们调查了LH术后HCC中PM的患病率、模式、危险因素、治疗和长期结果。对2010年8月至2016年12月在中国七家医院接受治疗LH的多中心队列2138名HCC患者进行了回顾性分析。在1:1倾向评分匹配(PSM)后,评估了LH后PM的发生率,并与开放肝切除术(OH)的发生率进行了比较。

研究结果显示,早期[2010-2013]的PM患病率为5.1%(15/295),后期[2014-2016]为2.6%(47/1,843),所有LH患者的PM患病率为2.9%(62/2,138),与OH患者的4.0%(59/1,490)相似。LH和OH患者之间的复发模式、时间和治疗没有显著差异(P>0.05)。
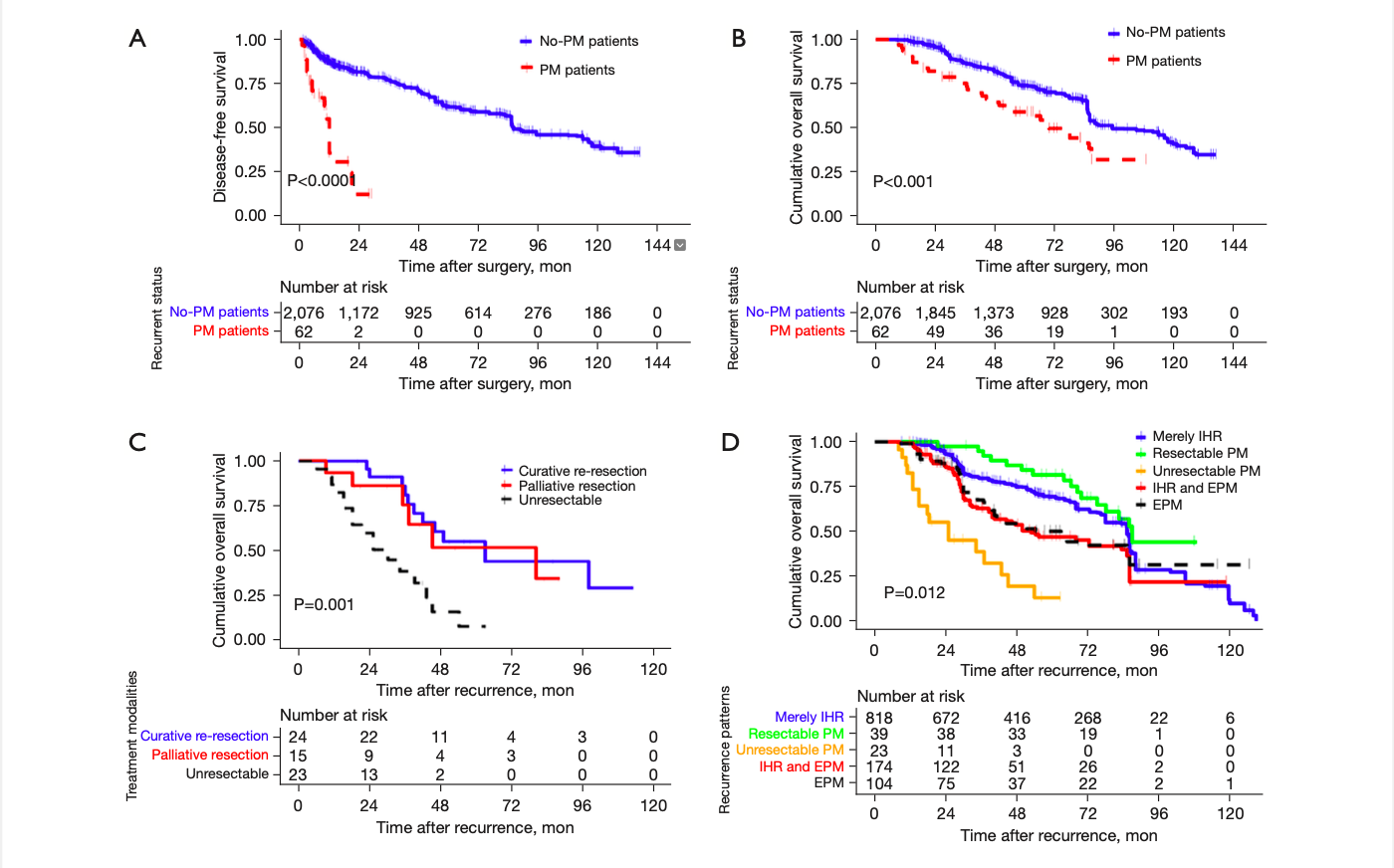
图1:HCC治疗LH后患者的Kaplan-Meier分析
多变量逻辑回归显示,肿瘤直径>5厘米、非解剖切除、存在微血管入侵和主要血管病变<2厘米是LH后PM的独立危险因素。在62例PM病例中,26例(41.9%)只有PM,34例(54.9%)有肝内复发(IHR)和PM,2例(3.2%)有同步腹膜外转移(EPM)。可切除PM患者的5年总生存率(OS)为65.0%,而不可切除PM为9.0%(P=0.001)。
综上所述,在一项多中心研究中首次确定,治疗LH后的PM流行率为2.9%。我们发现,肿瘤直径>5厘米、非解剖切除、存在MVI和距离主要血管<2厘米的病变是HCC治疗LH后PM的独立危险因素。如果由经验丰富的外科医生进行腹腔镜手术不会增加PM风险。然而,在治疗PM时缺乏腹腔镜经验的外科医生需要更加谨慎。对于腹膜病变,积极的手术可能会显著改善HCC患者的预后。
原始出处
Lu, Y. X., Zhao, J. P., Yuan, G. D., Hu, M. G., Sun, C. D., Chen, K. L., ... & Zhang, W. G. (2023). Prevalence, patterns, risk factors and outcomes of peritoneal metastases after laparoscopic hepatectomy for hepatocellular carcinoma: a multicenter study from China.
作者:Bob Wang
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#肝癌# #腹腔镜# #肝切除术# #腹膜转移#
114