2012-2020年中国肺动脉高压孕产妇死亡预测因素分析
2022-05-07 刘少飞 MedSci原创
以前的研究表明,患有肺动脉高压 (PH) 的孕妇的孕产妇死亡率很高。然而,缺乏可以预测孕产妇死亡的指标或因素。
肺动脉高压(PH)是一种以肺血管增生、狭窄和重塑为特征的病理生理疾病,可使呼吸系统和心血管疾病复杂化,导致右心衰竭和过早死亡。高功能患者的 5 年生存率估计为 72%,而出现晚期症状的患者则低至 28%。
与男性相比,女性患 PH 的几率是男性的 2 - 4 倍。此外,受 PH 影响的女性通常年轻且处于生育年龄。众所周知,孕期 PH 的孕产妇死亡率很高(16-30%)。这主要是因为怀孕期间广泛的生理变化,例如血管内容量、红细胞量、凝血能力、耗氧量、心输出量和全身血管阻力降低,这可能导致右心室衰竭 。大多数死亡发生在分娩期间或分娩后 10 天内,主要是由于右心衰竭和心血管衰竭)。因此,目前的指南建议 PH 女性应避免怀孕,尤其是肺动脉高压 (PAH) 。然而,有些女性在怀孕期间会出现这种情况。此外,社会经济、宗教或文化因素驱使一些患有 PH 的女性渴望生孩子。由于这些原因,他们决定怀孕或继续计划外怀孕。迄今为止,由于先前研究中涉及用于统计比较的小样本量的限制,孕产妇因 PH 死亡的危险因素仍不清楚。
因此,深入了解风险因素可能有助于识别高危妊娠并提供适当的医疗建议,包括孕前咨询和孕期最佳管理,这对轻度 PH 女性特别有用。因此,在本研究中,我们旨在分析妊娠结局,建立死亡相关预测模型,并筛选患有 PH 的孕妇的死亡相关预测因子。
研究入选患者:
从 2012 年 6 月至 2020 年 12 月,我们回顾性分析了在我院分娩的 PH 女性。排除年龄小于 18 岁、缺乏必要数据(例如,超声心动图、世界卫生组织功能分级)或流出道梗阻/肺动脉狭窄导致右心室收缩压升高的患者(图 1)。
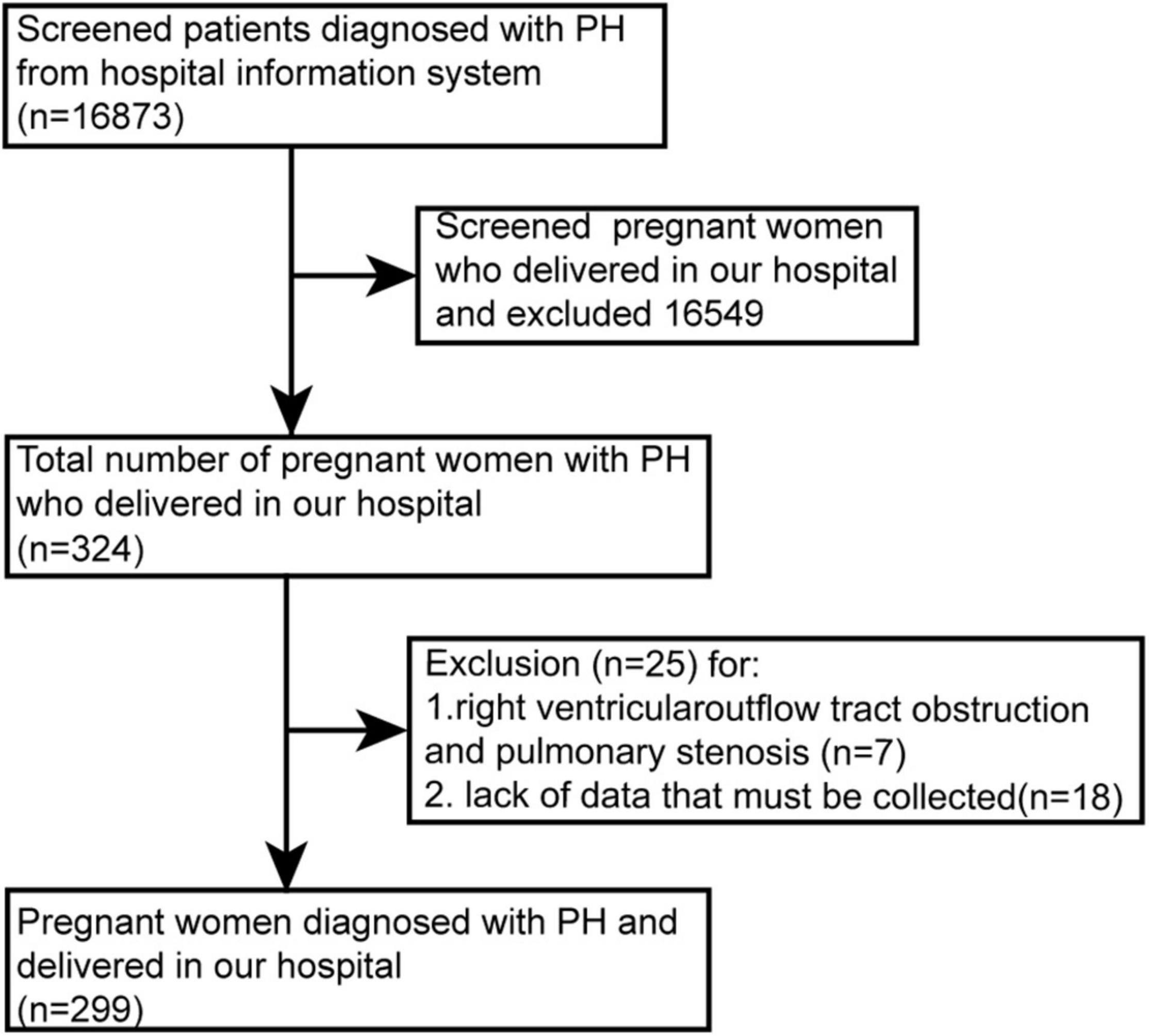
图 1.患者入选流程图。
研究结果:
共纳入299例患者。最常见的 PH 分类是第 1 组 PH (73.9%) 和第 2 组 PH (23.7%)。PH 组 1 分娩后 10 天内的死亡率为 9.4%,高于其他 PH 组(11.7 对 2.6%,P = 0.016)。我们通过单变量分析确定了 17 个与死亡风险增加相关的P值 < 0.05 的预测因子,最值得注意的是肺动脉收缩压 (PASP)、血小板计数、红细胞分布宽度、N-终末脑钠肽 (NT-proBNP) 和白蛋白 (所有P< 0.01)。使用候选变量建立了四个预测模型,GBDT模型表现出最佳性能(F1-score = 66.7%,曲线下面积 = 0.93)。特征重要性表明三个最重要的预测因子是 NT-proBNP、PASP 和白蛋白。
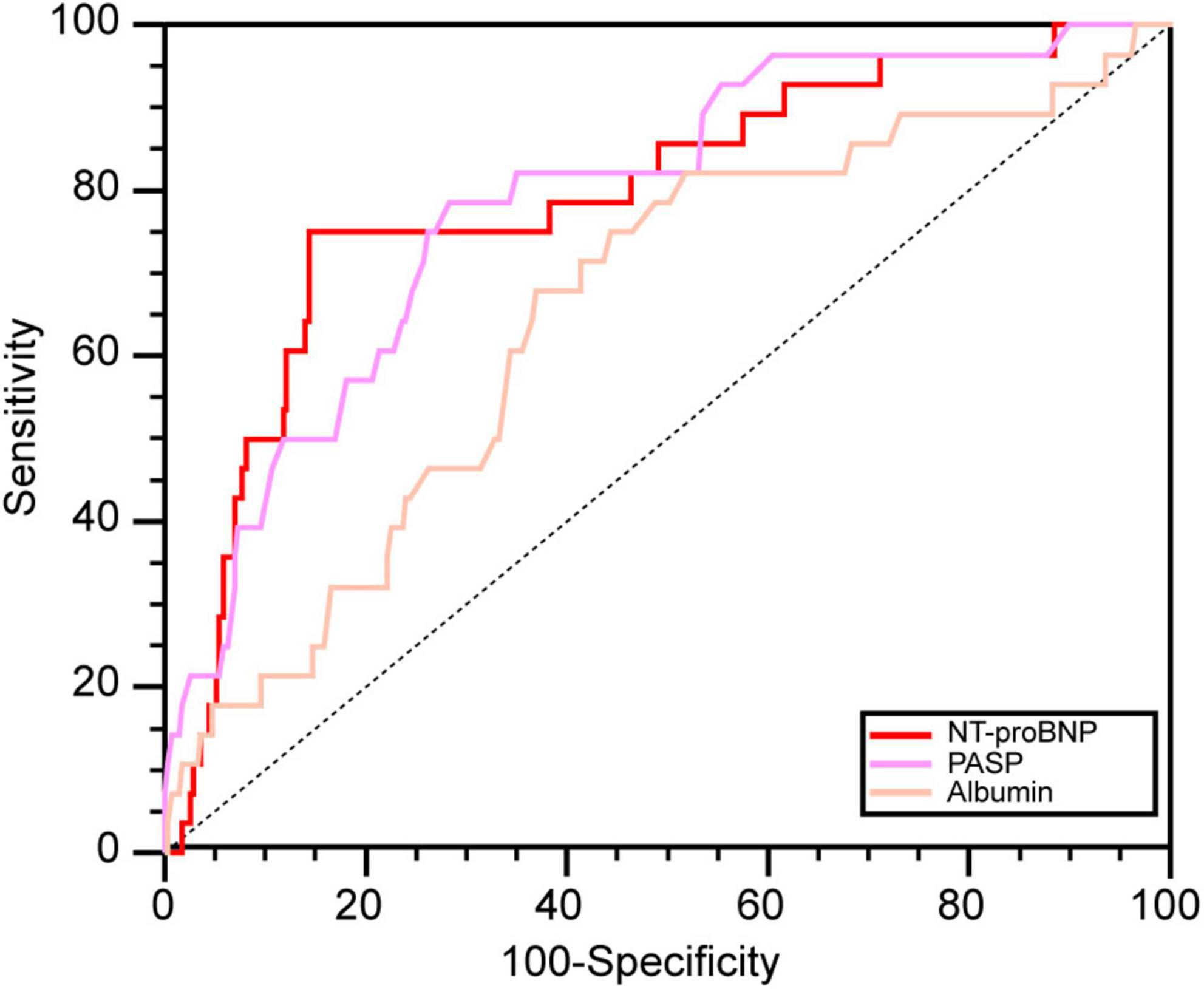
图 2.重要预测变量的 ROC 曲线。
NT-proBNP、PASP 和 ALB 预测 PH 孕妇死亡的 ROC 曲线下面积分别为 0.793、0.787 和 0.654(均P < 0.05)(图 2)。基于约登指数,NT-proBNP、PASP和ALB的最佳截断值为1519.3 pg/mL、74.0 mmHg和31.7 g/L,敏感性和特异性分别为75.0和85.6%、78.6和71.6 %,分别为 67.9 和 63.1%。
研究结论:
所有 PH 患者在分娩后 10 天内的孕产妇死亡率仍然很高,尤其是在第 1 组 PH 中。我们的研究表明,NT-proBNP、PASP 和白蛋白是 GBDT 模型中孕产妇死亡的最重要预测因子。这些发现可能有助于临床医生为患有 PH 的女性提供有关生育能力的更好建议。
参考文献:
Dai LL, Jiang TC, Li PF, Shao H, Wang X, Wang Y, Jia LQ, Liu M, An L, Jing XG, Cheng Z. Predictors of Maternal Death Among Women With Pulmonary Hypertension in China From 2012 to 2020: A Retrospective Single-Center Study. Front Cardiovasc Med. 2022 Apr 18;9:814557. doi: 10.3389/fcvm.2022.814557. PMID: 35509273; PMCID: PMC9058072.
作者:刘少飞
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#动脉高压#
79
欢迎关注肺动脉高压研究进展
69
#预测因素#
77