尿酸小于1 μmol/L?检验科:真不是我的错了
2022-04-22 “检验医学”公众号 “检验医学”公众号
那什么原因会导致低尿酸血症?会引发一些什么后果?哪些人的尿酸容易出现极低的情况?又会给生活带来什么潜在的风险?带着一系列疑问请看笔者在实际工作中遇到的尿酸极低的病例。
前 言
尿酸是嘌呤代谢的最终产物,在肝脏中经过黄嘌呤氧化酶氧化产生,大部分再通过肾脏排泄。长期以来,高尿酸所带来的痛风、肾绞痛使患者恨不得尿酸越低越好。
相比高尿酸血症,尿酸浓度降低却因临床症状较少或不明显而常常被忽视。但近几年,低尿酸血症与临床疾病之间的关系逐渐引起了很高的重视,有最新研究发现患者的低尿酸水平有可能会增加一些疾病的临床死亡率[1]。
那什么原因会导致低尿酸血症?会引发一些什么后果?哪些人的尿酸容易出现极低的情况?又会给生活带来什么潜在的风险?带着一系列疑问请看笔者在实际工作中遇到的尿酸极低的病例。
案例经过
女,32岁,每年一次个人健康体检,体格检查显示:血压96/72mmHg、BMI 20.09kg/m2(正常BMI=18.5kg/m2-23.9kg/m2),肝胆脾胰、双肾输尿管膀胱、子宫、乳腺、甲状腺B超、心电图,胸部正位片未见异常。
实验室检查显示:BUN 3.64mmol/L,CR 51.1μmol/L,UA <1 μmol/L(参考范围:女性155-357μmol/L,检测线性范围:11.9-1487μmol/L),血液、尿液分析、肝功能检查(ALT、AST、TBIL、DBIL、TP、ALB、GGT)、常见肿瘤指标(AFP、CEA、CA125、CA153、CA199)结果均正常。
尿酸结果这么低,引起笔者注意,查看当天质控,在控;标本无溶血、黄疸、脂浊;复查结果亦一致,排除加样针吸样问题。
生化反应曲线如下图1所示,尿酸是两点终点法,蓝色波点是该体检患者的反应曲线,红色波点是正常人的尿酸反应曲线。从正常人与患者两者反应曲线叠加来看,正常人样本与试剂1混合孵育后加入试剂2,吸光度会发生明显变化,反应达平衡后吸光度差值与尿酸浓度成正比。但该体检患者样本与试剂1孵育后加入试剂2反应达平衡时,吸光度几乎没什么变化,可见尿酸浓度很低。
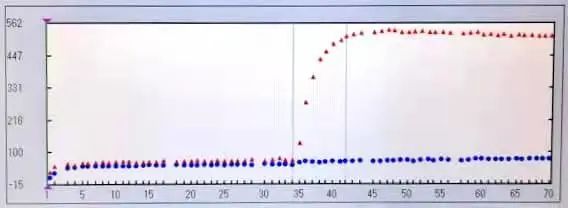
图1 患者(蓝色)与正常人(红色)尿酸叠加生化反应曲线
这么低的尿酸结果笔者还是第一次看到,心里不禁疑惑,这样得出的结果可靠吗?会不会受到什么干扰?需要做什么试验排除?
1.排除干扰:
1.1加做患者免疫五项(C3、C4、IgA、IgG、IgM)、RF、自身抗体检测,结果正常,排除高滴度的免疫球蛋白、RF与自身抗体对检测的干扰;
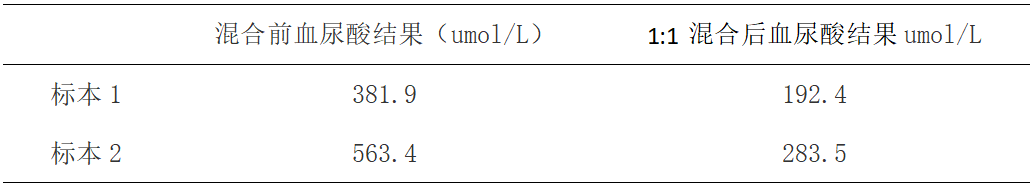
1.2用该患者样本与其他已测不同浓度样本1:1混匀,再检测原始浓度,具体数据见表1:
表1 与患者血清混合前后血尿酸结果
2.采用2个不同生化检测系统监测,结果见表2:
表2 2个不同生化检测系统

通过上述两个实验可知该患者尿酸浓度确实很低,查看试剂说明书,维生素C与感冒发热类药物如对乙酰氨基酚、安乃近等会影响尿酸检测;长时间吃素、极度营养不良的人也可能出现暂时性低尿酸血症;家族遗传性尿酸合成障碍或排泄增多更是低尿酸血症的主因;为了进一步了解情况,笔者找到患者电话联系。
3.与患者进行沟通:
患者主诉无不适,无服药病史,无家族遗传病史,偶有夜尿增多,饮食正常,无服用保健品及维生素片,体型不瘦不胖,身高1.5m。当患者了解到本次尿酸检测出现极低情况时也表现疑惑,其出示一份2019年单位体检结果,尿酸正常。(见图2)
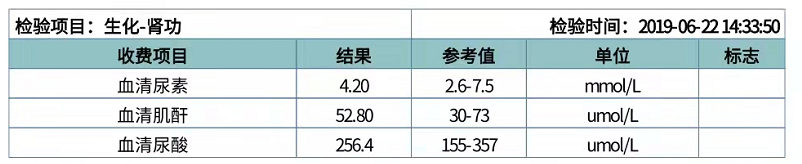
图2 患者2019年单位体检结果
为进一步查清患者情况,排除干扰,笔者为患者联系了肾病科医生,并叮嘱患者正常饮食,不要进行剧烈运动,休息好一周后再过来复查。
一周后患者早上8:30空腹过来检验科重新采血复查,肝肾功能与上次结果基本一致,只有血尿酸仍然偏低1.7μmol/L,尿液常规及肾损害四项(图3)检测结果均正常。
留取24小时尿,尿尿酸31.68μmol/L(参考范围:1200-5900μmol/24H),24小时尿肌酐结果:15767μmol/L,尿酸排泄分数(FEUA):6.43%(正常人2-10%)。可见24小时尿液尿酸结果也是低的。
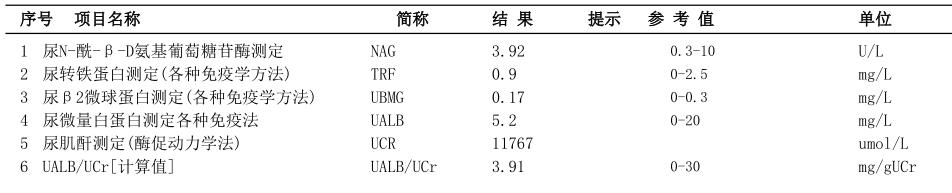
图3 患者随机尿肾损害四项结果
案例分析
尿酸浓度低于120μmol/L被称为低尿酸血症。尿酸主要由细胞分解的核酸和其他嘌呤类化合物以及食物中的嘌呤经酶的作用分解而来,其大部分能被肾小管特别是近曲小管重吸收。嘌呤代谢紊乱以及肾脏排泄功能受损均会导致血清尿酸水平变化。
一直以来,关于高尿酸血症研究较多,但随着低尿酸血症患病率的增高(在人群中小于2%[2]),越来越多的研究表明引起低尿酸血症的原因繁多,而且其对机体各方面的影响不亚于高尿酸血症。在2021年本院门急诊低尿酸血症出现概率0.07%,住院患者为2.32%,体检患者为0.02%,低尿酸数值分布概率见图4:
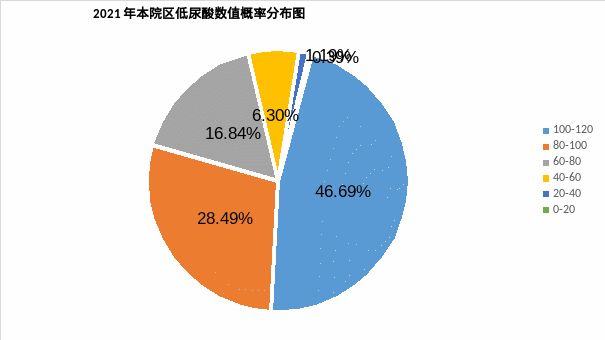
图4 2021年本院区低尿酸发生概率分布图
可见尿酸的降低并不是偶发的,临床诊断上不应忽视,造成低尿酸血症的原因主要有:合成减少和排泄增多,病因分类见图5:
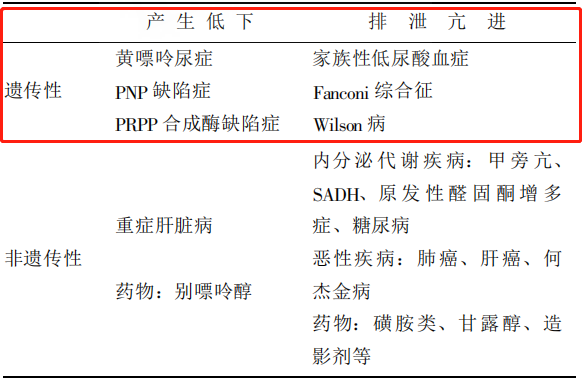
图5 低尿酸血症的分类[3]
一、合成减少
1.原发性合成障碍:肝细胞损伤、遗传性黄嘌呤尿症、嘌呤核苷磷酸化酶缺乏症,原因及临床特征见表3:
表3 常见尿酸合成障碍的常染色体隐性遗传病

2.继发性合成减少:使用了黄嘌呤氧化酶抑制剂(别嘌呤醇药物)、尿酸氧化酶类药物(拉布立酶普瑞凯希)等降尿酸药物,临床上用来治疗高尿酸血症与痛风。
二、排泄增多
1.原发性的肾小管功能受损:主要见于肾性低尿酸血症(RHUC)。
2.继发于其他疾病的尿酸排泄过多:可见于范可尼综合征、抗利尿激素分泌不当综合征、糖尿病、获得性免疫缺陷综合征、某些药物应用如苯溴马隆、磺胺、甘露醇等。
表4 尿酸排泄增多常见疾病
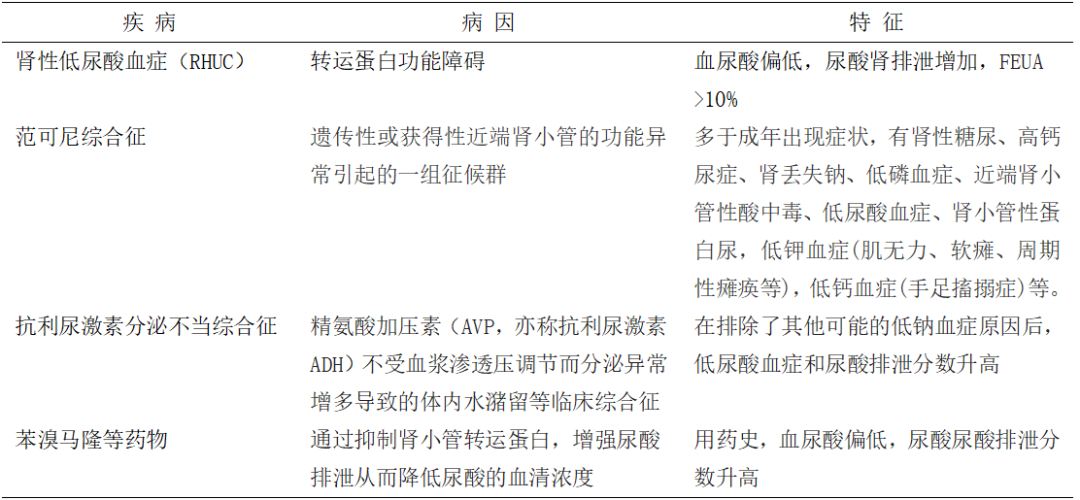
3.恶性肿瘤:恶性肿瘤如非霍奇金淋巴瘤,早在之前有研究发现可能会伴有显着的低尿酸血症,并且是由于尿酸重吸收缺陷导致。近来韩国一项研究关于426名低尿酸血症的患者[4],其中能够找到尿酸降低原因的患者为198例,恶性肿瘤占了86例,肿瘤患者绝大多数处于消瘦状态,应用抗肿瘤药治疗引起的营养不足和/或肾小管损伤,均是导致低尿酸血症的可能原因。
该病例患者,是体检发现极低尿酸结果,由于其提供的2019年的体检报告,尿酸结果是正常的,可以排除先天性遗传性疾病。而这次B超查体和其它肝功、血、尿常规、常见肿瘤指标等都是正常,基本可以排除肝脏、糖尿病等影响。
考虑到血尿酸极低,尿酸排泄分数正常,没有服用任何药物,又是女性,加做了内分泌疾病相关检查,如甲功、性激素、PTH和皮质醇、醛固酮等。令人吃惊的是,除了患者睾酮稍微偏高一点0.532↑(成年女性参考范围:0.084-0.481ng/mL)外,患者醛固酮偏高,结果是674pg/mL↑(参考范围:卧位:30-160pg/mL,立位:70-300pg/mL),但体检血压又是正常,非常令人疑惑。
会不会是罕见的肾上腺皮质肿瘤或不伴发高血压的继发性醛固酮增多症?(常见RAA系统紊乱疾病见表5)又或者是患者获得性基因变异?当我们再次联系患者说明低尿酸血症会对身体存在潜在危害,提出继续做进一步检查和基因筛查时,患者顾虑比较大,拒绝再做进一步的检测。
表5常见RAA系统紊乱疾病

案例总结
正常情况下,体内的尿酸(图6)大约有1200毫克,每天新生成约600毫克,同时排泄掉600毫克,处于平衡的状态,但如果体内产生过多来不及排泄或者尿酸排泄机制退化,则体内尿酸滞留过多,当血液尿酸浓度大于7毫克/分升,导致人体体液变酸,长期置之不理将会引发痛风。

图6 7,9-二氢-2,6,8(3H)三酮-1H-嘌呤,化学式是C5H4N4O3,分子量168.11,微溶于水,易形成晶体
反之,由于尿酸的排泄功能亢进,很有可能出现尿酸过低,甚至检测不到,而低尿酸血症患者中各种恶性肿瘤患者居多,其次是心血管疾病,骨损伤疾病,胆囊疾病等,低尿酸血症与以下疾病均有关,可能导致各种并发症,应引起临床医生的重视[2]。
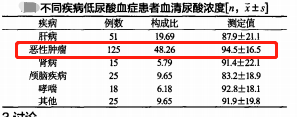
图7 不同疾病低尿酸血症患者血清尿酸浓度[2]
低尿酸血症指血中尿酸水平低于正常值,目前尚无公认的诊断界值,人为规定为<2mg/dl(120mmol/L)。低尿酸血症常常提示机体存在原发性或继发性的肾小管疾病或其他疾病,并可能诱发急性肾衰竭等严重并发症,但长期以来,低尿酸血症一直被认为是一种没有临床意义的生化异常结果。
上述病例,虽然我们并没有真正意义上排查出病人的病因,但是临床中碰到某些特殊的病例是值得我们去探究,举一反三,多维度的去思考,对病人,对临床都能做到提醒与警示,真正做到检验人的责任与精神,也是对于现代检验人的考验,更是检验技术向检验医学的方向的转变,当遇到特殊病例时我们应引起足够重视并积极与临床进行沟通。
参考文献
[1]黄回滨,李文彬.1364例低尿酸血症住院患者尿酸结果分析[J].检验医学与临床,2010, 7(001):38-39.
[2]刘德平.低尿酸血症[J].中国心血管杂志,2016,21(2):104-107.
[3]蔡莉莉.对白血病患者血清尿酸的检测探讨[J].实用临床医学,2002,(4):11-12.
[4]SonC N, Kim J M, Kim S H, et al. Prevalence and possible causes ofhypouricemia at a tertiary care hospital[J]. Korean J Intern Med,2016, 31(5): 971.
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#检验科#
0