Hip Pelvis:髋部骨折患者的骨健康评估和继发性脆性骨折
2024-03-27 医路坦克 MedSci原创
本研究旨在探讨骨健康评估在老年髋部骨折患者中的应用,并确定未来脆性骨折发展的危险因素。
骨质疏松症可导致骨密度(BMD)的进行性损失,从而导致骨脆性和骨折风险增加。股骨近端骨折占骨质疏松相关骨折的大多数,并与功能下降、生活质量下降和潜在死亡率相关。在医疗保险人群中,初次脆性骨折后持续骨折的风险显著增加。为了尽量减少发病率和预防继发性损伤,人们重新关注骨骼健康优化。

优化骨骼健康包括评估骨骼质量,识别和纠正代谢缺陷,并在需要时开始骨骼强化治疗,如钙、维生素D、抗吸收药物和/或合成代谢药物。然而,值得注意的是,少数髋部骨折患者接受药物治疗。同样,很少有患者在骨质疏松性骨折后进行骨密度测试。
美国骨科协会(AOA)的“拥有骨头”(OTB)计划试图解决这些差异。OTB是一项全国性的多学科倡议,旨在通过骨折后预防措施改善骨骼健康。截至2020年1月,OTB已在美国超过275家机构实施,这导致了BMD测试和药物处方率的提高。尽管OTB和其他二级预防项目取得了成功,但在骨质疏松症的管理方面仍存在护理差距。治疗障碍包括患者、提供者和/或基于系统的因素)。
从患者的角度来看,老年患者可能会表达对多种药物、治疗费用和药物副作用的担忧。不遵守药物治疗也可归因于卫生保健知识贫乏。潜在的提供者特定因素包括对治疗指南的混淆,知识基础差,以及假设另一个提供者将管理治疗。骨质疏松症的管理可能涉及多个医学专科,包括骨科、初级保健、风湿病学、内分泌学和妇产科,这可能导致患者缺乏自主权。其他基于系统的因素包括缺乏充分解决二级预防的时间,需要长时间的随访,以及对适当补偿的关注。
本研究的目的是检查髋骨骨折的老年患者队列中的骨骼健康优化,这些患者在一个医院系统内接受治疗并随访两年。我们试图确定骨健康对髋部骨折后短期内预防骨折的影响,并确定可能改善的领域。
材料和方法:在2015年9月至2019年7月期间,确定了连续一系列≥55岁的髋部骨折手术治疗患者。通过图表回顾来评估损伤后随访、骨骼健康评估的表现以及骨质疏松相关诊断和药物治疗的使用。
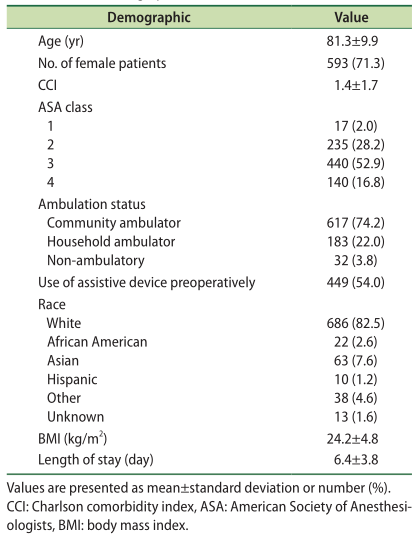
患者人口统计(n=832)
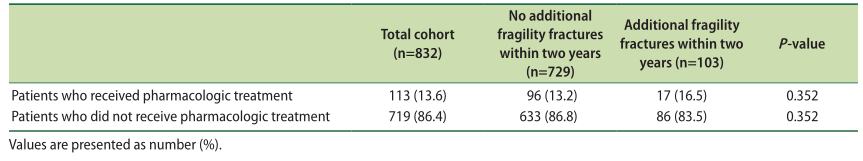
药物治疗和随后的脆性骨折

两年内发生骨折的患者数(n=103)
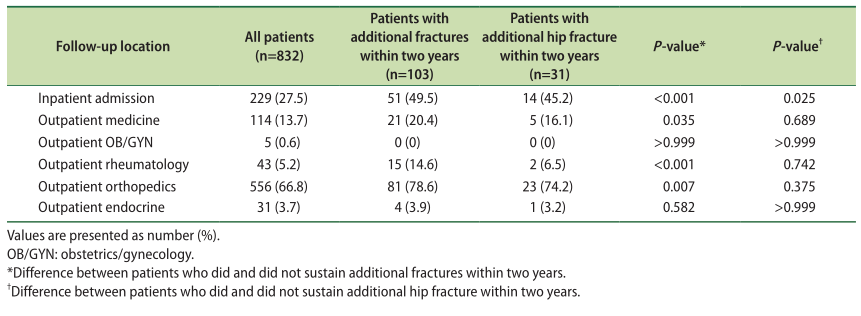
髋部骨折后门诊随访
结果:共纳入832例患者。患者平均年龄81.2±9.9岁。大约21%的患者接受了全面的骨骼健康评估。在该队列中,64.7%的患者开始进行药物治疗,73例患者进行了骨矿物质密度检测。出院后,70.3%的患者在门诊进行随访,95.7%的患者在骨折后接受骨科手术治疗。总体而言,102名患者(12.3%)在两年内再次发生脆性骨折,其中31名患者(3.7%)再次发生髋部骨折。在使用骨质疏松药物的基础上,第二次髋部骨折或其他额外脆性骨折的发生率没有差异。
结论:老年髋部骨折患者骨质疏松症的处理可以得到改善。髋部骨折后的门诊随访率几乎为70%,但少数患者开始服用骨质疏松药物,许多患者持续出现额外的脆性骨折。这项研究的结果表明,骨科医生有机会在骨折后骨质疏松症的治疗中发挥主导作用。
原始出处:
作者:医路坦克
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#髋部骨折# #骨健康评估# #继发性脆性骨折#
77