骨纤维异样增殖症1例
2017-12-26 牛晓辉 郝林 骨肿瘤
35岁男性患者,确诊股骨近端纤维异样增殖症。幸亏患者就诊及时,如果出现股骨颈病理性骨折再来诊疗,不仅增加手术难度,还大大增加术后股骨头坏死的发生率。患者正值青壮年,如何选择恰当的治疗方案?
35岁男性患者,确诊股骨近端纤维异样增殖症。幸亏患者就诊及时,如果出现股骨颈病理性骨折再来诊疗,不仅增加手术难度,还大大增加术后股骨头坏死的发生率。患者正值青壮年,如何选择恰当的治疗方案?
(1)病历介绍
:患者,男,35岁,因右髋关节外侧酸痛不适2年,加重半个月入院。两年前无明显诱因出现右髋部酸痛,劳累时加重,不影响步态,未做诊治;近半个月以来,右髋前外侧有刺痛感,发作频繁,步行及坐位时加重,休息不缓解,在当地医院就诊,诊断为“股骨近端纤维异样增殖症”,为进一步治疗,收入我院。
入院查体:患者行走基本正常,右大腿有轻度肌萎缩,右髋无明显肿胀,局部未见静脉曲张,皮温不高,无压痛及反跳痛,未触及包块,右股骨无纵向叩击痛,右髋活动稍受限。
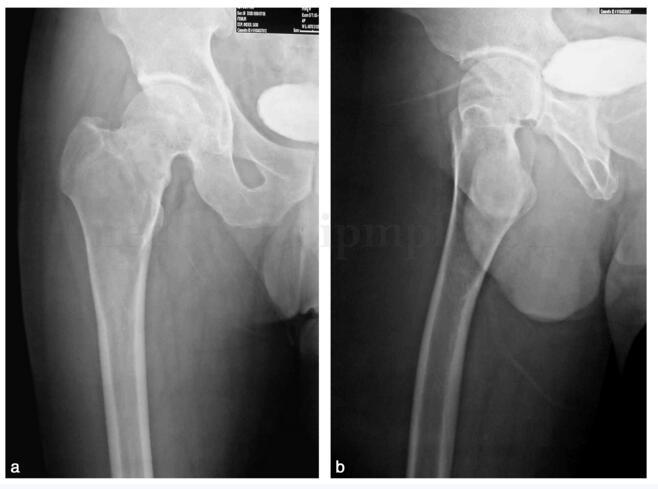
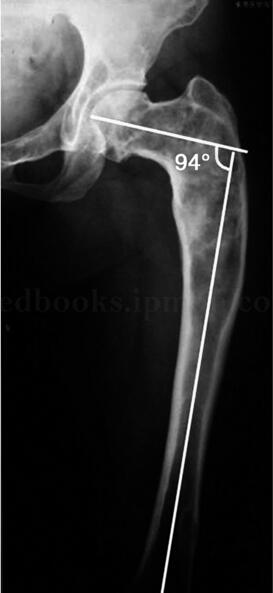
影像学检查:X 线片示右股骨粗隆及颈部可见较大范围溶骨性破坏,边界尚清晰,有明显硬化缘,病变区呈毛玻璃样改变,内可见小范围不规则形状囊变区,无软组织肿块阴影及骨皮质破坏现象(图28‐1)。
图28‐1 治疗前X 线片
常规化验检查未见异常;行术前肿瘤穿刺活检,病理报告为符合骨纤维结构不良组织形态,局部出血、囊性变。
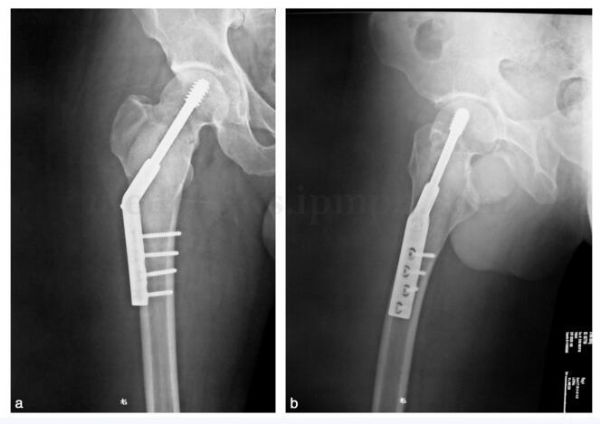
完善术前准备后,在全麻下行右股骨上端病灶刮除异体骨填充DHS内固定。麻醉满意后,取仰卧位,上牵引床,G 形臂定位病变部位。沿大粗隆外侧做纵行切口,切开皮肤、皮下组织,分离显露大粗隆及其下股外侧肌起点,自股外侧肌起点下1~1.5cm切断其起点,剥离股外侧肌于股骨的附着点,将其牵向远端,显露股骨粗隆下骨皮质,开5cm×2cm骨窗,彻底刮除病灶内质韧病变组织,G 形臂透视显示病变组织清除彻底后,取复温后异体骨松质碎骨植入股骨上端骨缺损内,在G 形臂指导下行DHS内固定(图28‐2),位置满意后,冲洗伤口,伤口置负压引流管一根,缝合股外侧肌起点,关闭伤口。术后常规应用抗生素7~10天,待体温、血常规检查正常后停用抗生素,24小时引流量<25ml 后拔除伤口引流管,术后医师叮嘱患者进行肌力练习。
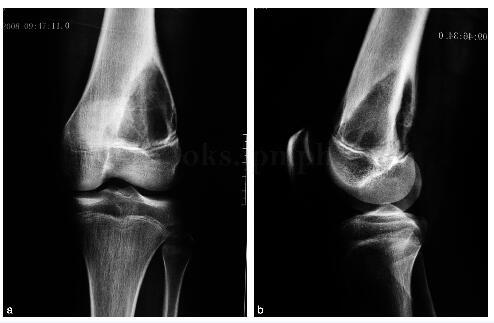
图28‐2 治疗后X 线片
患者术后两周伤口一期愈合拆线出院,叮嘱患者3个月内拄双拐,患肢部分负重下地练习行走,每3个月摄片复查,根据复查植骨愈合情况决定弃拐杖完全负重行走的时间。术后1年6个月复查提示植骨愈合良好,行内固定取出(图28‐3)。
图28‐3 内固定取出后X 线片
(2)专家分析:
骨纤维异样增殖症是原因不明的良性纤维性骨病变,临床上可分为单骨型、多骨型及Albright 综合征(1942年由Lichtenstein 和Jaf e 命名),组织学上显示正常骨组织被增生的纤维组织及编织骨代替,是良性类肿瘤疾患中最常见的一种。
单骨型较多见,约占全部该疾病的75%~80%,男女分布差异不大,高发年龄为11~30岁。长管状骨好发于股骨和胫骨,扁平骨好发于头颅、肋骨、髂骨。
病变发展缓慢,疼痛、畸形、肿块及病理性骨折为常见的就诊原因。该病非真正肿瘤性疾患,病变范围广泛,骨的强度下降,可引起反复骨折,造成疼痛,同时,反复骨折及修复的共存,可引起严重的畸形。
该患者为单骨型,病变范围广泛且病灶内出现囊变,造成骨强度进一步下降,出现病变部位疼痛伴活动受限。如不及时采取治疗有继发病理性骨折及产生髋关节内翻畸形的可能。
骨纤维异样增殖症的治疗目的:①增加骨强度,避免病理性骨折的发生;②纠正畸形、改善生活质量。因此病灶刮除、植骨或者骨水泥内固定及截骨矫形内固定是常用的治疗方法;儿童期刮除植骨术有较高的复发率,随着年龄的增长,复发率逐渐下降。对于股骨颈范围较大的病变且伴有严重髋内翻的病例,应采取病灶刮除、骨水泥填充内固定术治疗,以便尽快恢复患者的日常生活,因为异体骨与自体骨通常需要很长的时间才能与宿主骨愈合,且在愈合过程中可能发生骨质吸收及排斥甚至感染的可能,造成手术失败,因此对于股骨颈伴严重畸形的病例应慎重选择填充物及固定方式。
对于青少年患者,填充物应首选异体骨,因自体骨通常无法满足治疗需求,且增加手术风险及出血量。异体骨与宿主通常有较好的相容性,虽愈合时间较长,但能达到很好的生物愈合,不改变骨的力学特性。
对于病变范围非常广泛的部位,应根据情况选择病变较严重的部位进行治疗,对于病变相对较轻,骨骼强度破坏不严重的部位,采取观察,保守治疗。
(3)诊断要点
:骨肿瘤的诊断应遵循临床、影像、病理三结合的原则。该患者为青年、男性、慢性发病,病情发展缓慢,考虑良性病变的可能性大;病变部位位于股骨颈及粗隆部,呈现典型的毛玻璃样破坏伴有囊性变及硬化缘,骨皮质完整,无骨膜反应及软组织肿块阴影,进一步支持良性病变的诊断,结合穿刺活检病理结果,诊断可明确。
骨纤维异样增殖症相对于其他类型的骨肿瘤,特点较明确,患者年龄较小,病程长,骨骼病变范围较广泛,多发生于长管状骨,病变部位皮质膨胀、变薄,呈典型毛玻璃样改变,部分病变可以出现囊变区,病变骨通常出现轻重不等的畸形。对于符合以上特点的病变应首先考虑骨纤维异样增殖症的可能。
但是有些病变可产生类似的临床及影像学特点,如骨化性纤维瘤、髓内高分化骨肉瘤、孤立性骨囊肿伴反复骨折、出血、囊内血肿机化、骨化时及高分化纤维骨肉瘤,因此治疗前穿刺活检是必要的,以避免错误的诊断和治疗。
(4)治疗原则
:骨纤维异样增殖症是常见的良性肿瘤疾患,治疗的目的是预防病理性骨折的发生及矫正畸形。因此对于肋骨、颅骨及髂骨等扁平骨的病变,尽可能采取非手术治疗。对于长管状骨的病变应差别对待,如对于胫骨、腓骨、尺骨、桡骨及肱骨的病变,除非病灶出现明显畸形,对周围结构产生压迫症状及影响关节功能活动,应采取非手术治疗。对于股骨上端特别是位于股骨颈、病变范围较广泛伴或者不伴有畸形的病变,应采取积极的手术治疗。
该患者病变位于股骨颈,病变范围广泛,出现明显疼痛并影响关节活动,应采取手术治疗并做相应的内固定,以避免病理性骨折的发生。患者年龄较轻,病变范围广泛,故采用病灶刮除、异体骨松质植骨,DHS内固定,术后由于有内固定的保护,患者可以很快拄双拐下地部分负重练习行走,每3个月摄片复查植骨愈合情况,以决定弃拐杖,完全负重的时间,以及拆除内固定的时机。
(5)随诊结果
:患者术后恢复良好,未发生明显并发症,术后两周伤口愈合良好,已能拄双拐部分负重下地行走,并可以练习膝、髋关节屈伸活动。术后半年,植骨愈合良好,拄单拐完全负重行走,步态完全正常。术后一年拆除内固定。目前已完全康复。
(6)经验教训
1)患者就诊及时,如果出现股骨颈病理性骨折再来诊疗,不仅增加手术难度,还大大增加术后股骨头坏死的发生率。
2)确诊及时,采用了恰当的治疗方案,患者正值青壮年,日常活动量大,因此治疗时采用异体骨填充股骨颈骨缺损以达到与宿主的生物愈合,以减少对正常骨骼的生物力学干扰,又考虑到异体骨与宿主的愈合时间较长,为避免在植骨愈合期间因日常活动发生病理性骨折的风险,采用DHS内固定。
3)尽管有内固定的保障,但在植骨愈合前,仍严格要求患者拄双拐患肢部分负重,练习行走,既促进植骨愈合又有助于肌力的恢复。植骨完全愈合后,应拆除内固定以恢复骨骼的正常生物学特性。如果患者年纪较大,可能考虑不拆除内固定,以避免骨质疏松、骨强度下降出现病理性骨折的风险。
4)术前穿刺活检是必要的,以避免误将恶性肿瘤当成骨纤维异样增殖症来治疗,给患者造成严重的损害及痛苦。
作者:牛晓辉 郝林
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
小提示:本篇资讯需要登录阅读,点击跳转登录






学习
103