
许成 浙江大学医学院附属邵逸夫医院风湿免疫科 主治医师
l 2020年浙江大学医学院附属邵逸夫医院优秀教师
l 擅长领域:擅长类风湿关节炎、强直性脊柱炎、痛风等关节疾病规范化治疗
患者病程简述
基本情况:30岁女性,于2023年6月入院治疗。
主诉:反复腹痛纳差10年,加重6天。
现病史:患者10余年前无明显诱因出现呕吐腹泻,有脱发现象,当时未予重视。8年前因“恶心呕吐伴腹痛”入住我院消化内科,查ANA阳性,SSA(RO-52)+,SSA抗体+,补体C3、C4低下,血沉正常,肝肾功能、血常规未见明显异常。行唾液腺ECT检查提示:双侧颌下腺摄取功能轻度降低,眼科提示干眼症,当时诊断为“干燥综合症 蛋白丢失性肠病?”5年前于我院门诊复查:抗核抗体ANA1:320颗粒型,SS-A(RO-52)阳性(+),SSA抗体阳性(+),免疫球蛋白IgG 2130.0 mg/dL,补体C3 49.6 mg/dL,补体C4 10.0 mg/dL,不排除系统性红斑狼疮可能。后患者再次出现恶心呕吐不适,至当地医院住院治疗(2018.4.1-4.8)。查全腹部增强CT提示:升结肠明显扩张。予“禁食、抗感染、抑酸”等治疗后稍好转。2018年4月到我院住院,诊断“系统性红斑狼疮,干燥综合征,自身免疫性肠病,肠梗阻”,予甲泼尼龙针80mg 静脉注射每日一次治疗,辅以护胃、止痛等对症治疗,患者好转后出院。6天前患者再次出现腹痛、腹泻,伴恶心呕吐,在当地医院静脉输液治疗(具体不详),症状无明显缓解,遂于今日来我科住院治疗,以“系统性红斑狼疮 自身免疫性肠病”收住入院。
既往史:体健。
家族史:无遗传病史。
体格检查:生命体征平稳;神清,精神可,口唇无紫绀,无口腔黏膜破溃。全身皮肤干燥,双侧眼睑部无水肿。全身皮肤无红斑,无颈项强直。双肺呼吸音清,未闻及明显干湿啰音;心律齐,腹平软,无压痛反跳痛,肝脾未及肿大。双下肢无水肿,四肢肌力正常,病理征阴性。
实验室检查:
l 2018-01-16 抗核抗体ANA1:320颗粒型,SS-A(RO-52)阳性(+),SSA抗体阳性(+)。
辅助检查:
l (2016-4-8)肾穿刺:微小病变性肾小球病。
l (2018-4-17)腹部+盆腔CT:胃壁、部分小肠及结肠壁水肿增厚,系膜浑浊,炎性病变考虑。
l US影像检查:EF:64.1%;AAO:31.0mm;Ao:28.3mm;LA:28.8mm;PA:20.4mm。主动脉瓣、肺动脉瓣形态、回声、活动未见明显异常。各房室内径正常。二尖瓣、三尖瓣心包腔内未见明显液性暗区。CDFI:三尖瓣口、二尖瓣口可见少量反流信号。
l 影像诊断:轻度三尖瓣、二尖瓣反流。
l 临床诊断:腹痛。
l 肝内未见异常密度灶,肝表面光滑,肝叶比例协调,肝裂不宽肝内外胆管无扩张。肝脏未见明显异常。部分小肠及右半结肠壁水肿增厚,系膜浑浊。盆腔见条片积液。双侧附件饱满及囊性灶。
l 影像诊断:1)部分小肠及右半结肠壁水肿增厚,系膜浑浊,炎性病变考虑,请结合临床;2)胆囊结石:双侧附件囊性灶,右侧密度稍高,请结合专项检查;3)腹盆腔积液。
l 临床诊断:系统性红斑狼疮
l X线检查:两肺纹理清晰,右肺中叶(Se 201l m 100)见小结节,界清,约3mm,另右肺中叶近肺门见斑点状钙化影,气管支气管通畅。纵隔内多发小淋巴结显示。两侧胸膜稍厚。
l 影像诊断:1)右中肺良性小结节考虑,左下肺淡薄结节,对比前片(2023-03-22)大致相仿;2)右中肺钙化灶,左肺下叶胸膜下肺大泡;两侧胸膜局部稍增厚。
临床诊断:系统性红斑狼疮。
患者治疗史:
l 原治疗方案:泼尼松10mg,口服,每日一次。
l 当前治疗方案:甲泼尼龙(80mg静脉,每日一次)+羟氯喹(0.2g口服,每日两次)。
l 随访与转归:2023.6.22干化学复检尿隐血弱阳性,尿蛋白4+,镜检结果与有形成分定量分析相符。
病例总结
系统性红斑狼疮(SLE)是一种系统性自身免疫病,以全身多系统多脏器受累、反复的复发与缓解、体内存在大量自身抗体为主要临床特点,如不及时治疗,会造成受累脏器的不可逆损害,最终导致患者死亡1。复发是SLE患者常见的临床特点,研究显示,SLE患者4年内总复发风险为60%,复发既是疾病活动度明显增加的标志,亦是导致器官损害和不良预后的主要原因,复发的高危因素包括持续的临床疾病活动及血清学活动等1。此患者为年轻女性,累及胃肠道表现出临床症状不典型,此类患者往往发病时症状较重,且已复发多次,因此对于此类患者的长期管理更应选择可显著降低复发风险、预防和控制疾病所致的器官损害、实现病情长期持续缓解、降低病死率的治疗方案。
糖皮质激素是SLE治疗的重要药物,但会导致众多药物相关不良反应如严重感染、骨质疏松、股骨头坏死、儿童生长发育受限、心血管疾病等,因此越来越多临床医生考虑在治疗过程中希望在达到缓解的患者中尝试减停2。《2020中国系统性红斑狼疮诊疗指南》推荐可长期使用羟氯喹作为基础治疗(1A)1,且羟氯喹在SLE的长期管理中具有突出优势:
l 羟氯喹可显著减少SLE复发:一项随机双盲安慰剂对照研究显示,对于经羟氯喹(100-400mg)治疗至少6个月后病情稳定的SLE患者,继续接受硫酸羟氯喹治疗24周(平均剂量为271mg)后,与安慰剂相比,复发率显著降低(36% vs 73%)(图1)3;
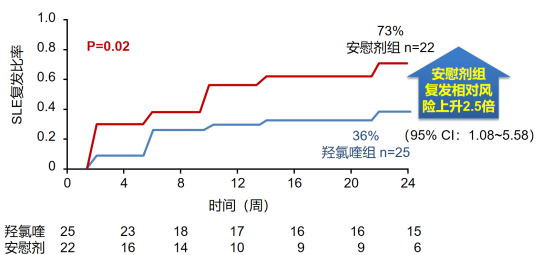
图1. 羟氯喹 vs 安慰剂治疗SLE患者的复发情况
l 羟氯喹治疗越早,降低SLE系统损害风险效果越好:LUMINA研究显示,对于病程≤5年的SLE患者,接受羟氯喹与不接受羟氯喹治疗相比,SLE的系统损害风险可降低32%-45%(图2)4;
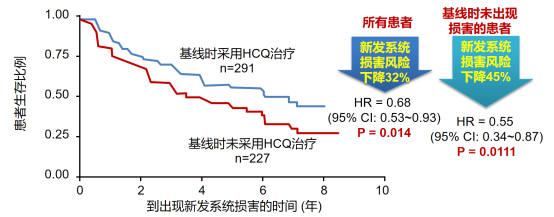
图2. 基线时采用羟氯喹(HCQ)治疗 vs 基线时未采用HCQ治疗的新发系统损害情况
l 早期羟氯喹治疗可延缓SLE病情进展:一项前瞻性、盲法试验显示,对于SLE患者,与未使用羟氯喹相比,使用羟氯喹治疗的患者自身抗体积累率更低、自身特异性抗体数量更少;使用羟氯喹治疗的患者从第一个临床症状出现到确诊的时间更长(1.08 vs 0.29 年),提示羟氯喹可延迟或防止高危人群SLE的病情进展(图3)5;
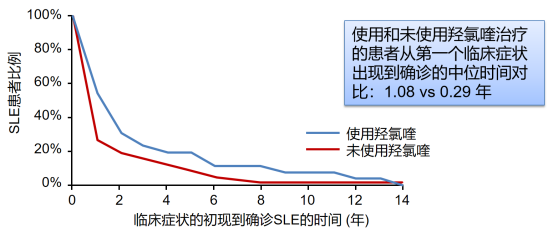
图3. 采用羟氯喹治疗 vs 未采用羟氯喹治疗对SLE发病的影响
l 羟氯喹可显著提高SLE患者生存率:一项前瞻性队列研究显示,使用抗疟药组(62例使用羟氯喹,46例使用氯喹,42例两者皆使用)与未使用抗疟药组相比,患者的15年生存率显著提高(95% vs 68%, P < 0.001)(图4)6。
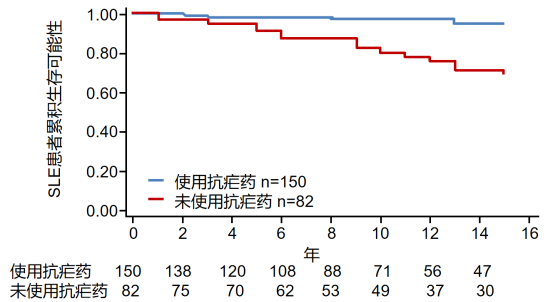
图4. 使用抗疟药 vs 未使用抗疟药治疗的生存曲线
由此可以看出,SLE患者长期使用羟氯喹不仅可降低疾病活动度、降低复发、器官损害的风险,且可延缓疾病进展、提高生存率,因此,以羟氯喹为基础的治疗方案可作为SLE长期管理的重要方案!
参考文献:
1.中华医学会风湿病学分会, 等. 中华内科杂志,2020,59 (03): 172-185.
2.张嘉莹, 樊勇, 张卓莉. 中华风湿病学杂志, 2022, 26(8) : 569-573.
3.Canadian Hydroxychloroquine Study Group. N Engl J Med. 1991 Jan 17;324(3):150-4
4.Fessler BJ, et al. Arthritis Rheum. 2005 May;52(5):1473-80.
5.James JA, et al. Lupus. 2007;16(6):401-9.
6.Ruiz-Irastorza G, et alLupus. 2006;15(9):577-83.
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










学习了羟氯喹在SLE中的治疗作用
77