恶性脑水肿是急性缺血性卒中(AIS)的主要死因,在大血管闭塞的患者中,尽管再通手术成功,但仍有20%以上的患者会出现恶性脑水肿。 相比之下,在最初的24至72小时的超急性期之后,也就是水肿积极发展的时候,人们对其贡献因素知之甚少。对这一关键时期的更好理解可能有助于确定这一威胁生命的并发症的新治疗目标。

微血管功能障碍可能参与AIS并发症的发病机制。AIS中血脑屏障(BBB)的破坏已被证明是出血性转化(HT)的关键机制。BBB的破坏也与动物中风模型中的卒中后水肿有关,但相应的人类数据却很稀少。
最近关于水肿的研究表明实验和临床数据之间存在矛盾,再灌注显示动物模型的水肿增加,而相反,临床研究显示有保护作用。 最近的工作表明,这种差异与大多数接受血管内血栓切除术的人类中较普遍的灌注不匹配体积有关,但缺血核心大、不匹配少的患者在再灌注后水肿增加与动物数据一致。尽管如此,这些结果表明,动物模型的发现可能并不总是反映人类的水肿病理生理学,在临床上复制实验发现是必要的。
溶栓后和血栓切除术后的高灌注也与高血压有关,并被认为是脑血管自动调节功能障碍。同样,在慢性狭窄的颈动脉再通后,以头痛、神经功能障碍和血管源性水肿为特征的脑高灌注综合征已得到公认。AIS的再灌注后高灌注是否会导致水肿还没有得到充分的研究。
在对2项国际多中心血栓切除术随机对照试验的汇总分析中,墨尔本大学的Felix C. Ng等人,评估治疗后BBB破坏和组织灌注状态与脑卒中后空间占位性脑水肿之间的关联。并假设BBB破坏和高灌注在高发期后与AIS患者的水肿发展有关。
他们对EXTEND-IA TNK和EXTEND-IA TNK第二部分试验中治疗前循环大血管闭塞的患者进行了汇总分析,这些患者在治疗24小时后进行了动态易感性对比增强灌注加权的MRI成像。
然后,探究了BBB破坏和梗塞内脑血流之间的关系,并使用2个指标评估脑水肿:首先是中线移动(MLS),分为可忽略(<1毫米)、轻度(≥1至<5毫米)或重度(≥5毫米),其次是相对半球体积(rHV),定义为缺血半球相对于对侧半球的3维体积的比率。
在分析的238名患者中,133名(55.9%)在24小时内有可忽略的,93名(39.1%)轻度的,12名(5.0%)严重的MLS。相关的rHV中值分别为1.01(IQR,1.00-1.028)、1.03(IQR,1.01-1.077)和1.15(IQR,1.08-1.22)。MLS和rHV与90天时的不良功能结局有关(P<0.002)。
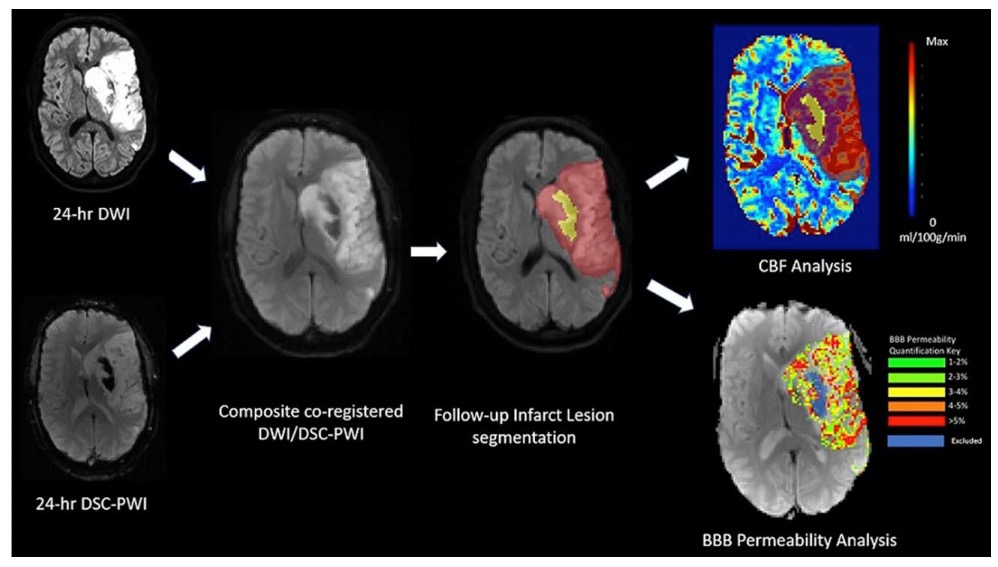 在调整了年龄、闭塞位置、再灌注、实质血肿和使用的溶栓剂后,BBB通透性增加与更多的水肿独立相关(MLS cOR,1.12 [95% CI,1. 03-1.20],P=0.005;rHV β,0.39 [95% CI,0.24-0.55],P<0.0001),脑血流减少(MLS cOR,0.25 [95% CI,0.10-0.58],P=0.001;rHV β,-2.95 [95% CI,-4.61至-11.29],P=0.0006)。
在调整了年龄、闭塞位置、再灌注、实质血肿和使用的溶栓剂后,BBB通透性增加与更多的水肿独立相关(MLS cOR,1.12 [95% CI,1. 03-1.20],P=0.005;rHV β,0.39 [95% CI,0.24-0.55],P<0.0001),脑血流减少(MLS cOR,0.25 [95% CI,0.10-0.58],P=0.001;rHV β,-2.95 [95% CI,-4.61至-11.29],P=0.0006)。
在再灌注成功的患者亚组分析中(脑缺血扩展治疗2b-3,n=200),脑血流减少仍与水肿明显相关(MLS cOR,0.37[95% CI,0.14-0.98],P=0.045;rHV β,-2.59[95% CI,-4.32至-0.86],P=0.004)。
这个研究的重要意义在于发现了:再灌注治疗后梗死区的BBB破坏和持续的低灌注与占位性脑水肿有关。有必要进一步研究评估超急性期后的微血管功能障碍作为脑卒中后水肿的生物标志物和潜在的治疗目标。
原文出处:
[Ng FC, Churilov L, Yassi N, et al. Microvascular Dysfunction in Blood-Brain Barrier Disruption and Hypoperfusion Within the Infarct Posttreatment Are Associated With Cerebral Edema. Stroke. Published online December 23, 2021:STROKEAHA.121.036104. doi:10.1161/STROKEAHA.121.036104](https://doi.org/10.1161/STROKEAHA.121.036104)
作者:Freeman
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#卒中后#
74
#缺血性#
127
#缺血性卒#
79
#脑水肿#
85
#血脑屏障#
118