JAMA Intern Med:GLP-1受体激动剂和其他二线降糖药在妊娠早期的安全性
2023-12-30 MedSci原创 MedSci原创
用于治疗T2D和其他适应证的二线非胰岛素ADM的使用正在迅速增加,导致暴露于ADM的妊娠数量越来越多。尽管估计不精确,但结果并未表明 MCM 的风险比需要二线治疗的母体 T2D 带来的风险增加得多。
2型糖尿病(T2D)在育龄女性中越来越常见,这导致了妊娠期降糖药物(ADM)的使用增加。在一般非妊娠人群中,二甲双胍通常是T2D的一线药物治疗,必要时可换用或联合胰岛素或其他非胰岛素二线ADM,包括磺酰脲类药物、二肽基肽酶4 (DPP-4)抑制剂、胰高血糖素样肽1 (GLP-1)受体激动剂和钠-葡萄糖协同转运蛋白2 (SGLT2)抑制剂等治疗。值得注意的是,非胰岛素类二线ADM的使用在过去10年中有所增加,但目前其致畸风险尚不清楚。因此,本研究的目的是评价围孕期二线非胰岛素ADM的应用及其是否增加婴儿主要先天性畸形(MCM)的风险。
这项以人群为基础的观察性队列研究的数据来自北欧4个国家(2009—2020年)、美国MarketScan数据库(2012—2021年)和以色列马卡比卫生服务数据库(2009—2020年)。研究人员确定了患有T2D的孕妇,并对其活产婴儿进行了随访,直至婴儿出生后1年。研究的降糖药物包括磺酰脲类药物、二肽基肽酶4 (DPP-4)抑制剂、胰高血糖素样肽1 (GLP-1)受体激动剂和钠-葡萄糖协同转运蛋白2 (SGLT2)抑制剂或胰岛素(活性对照)。研究人员使用对数二项式回归模型估计 MCM 的相对风险 (RR) 和 95% CI,调整每个队列中的关键混杂因素并进行荟萃分析。

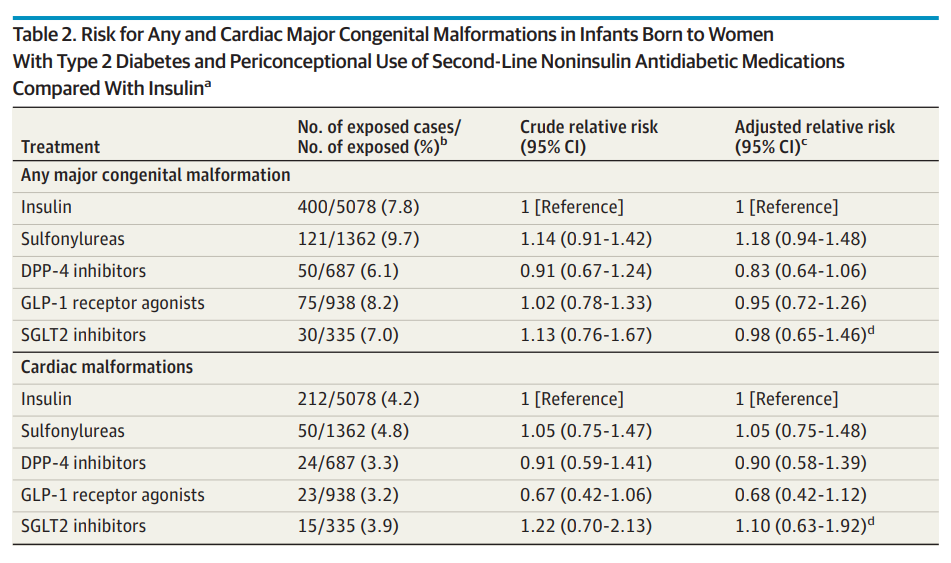
结果显示,不同国家的孕产妇在围妊娠期对二线非胰岛素ADM的暴露情况不同(北欧、美国和以色列的孕期暴露率分别为32例、295例和73例/10万例妊娠),并且在研究期间有所增加,尤其是在美国。所有婴儿中MCM的标化患病率为3.7% (n = 3514 865),T2D孕妇所生婴儿中MCM的标化患病率为5.3% (n = 51 826),磺脲类药物暴露婴儿中MCM的标化患病率为9.7% (n = 1362);DPP-4抑制剂暴露婴儿中MCM的标化患病率为6.1% (n = 687);GLP-1受体激动剂暴露婴儿中MCM的标化患病率为8.3% (938例);SGLT2抑制剂暴露婴儿中MCM的标化患病率为7.0% (n = 335);胰岛素暴露婴儿中MCM的标化患病率为7.8%(5078例)。与胰岛素相比,使用磺脲类、DPP-4抑制剂、GLP-1受体激动剂和SGLT2抑制剂的婴儿MCM的校正RR分别为1.18 (95% CI, 0.94 ~ 1.48)、0.83 (95% CI, 0.64 ~ 1.06)、0.95 (95% CI, 0.72 ~ 1.26)和0.98 (95% CI, 0.65 ~ 1.46)。
本研究表明,用于治疗T2D和其他适应证的二线非胰岛素ADM的使用正在迅速增加,导致暴露于ADM的妊娠数量越来越多。尽管估计不精确,但结果并未表明 MCM 的风险比需要二线治疗的母体 T2D 带来的风险增加得多。虽然初步结果令人放心,但还需要其他研究的证实,并且随着数据的积累,持续监测将提供更精确的估计。
原始出处:
Cesta CE, Rotem R, Bateman BT, et al. Safety of GLP-1 Receptor Agonists and Other Second-Line Antidiabetics in Early Pregnancy. JAMA Intern Med. Published online December 11, 2023. doi:10.1001/jamainternmed.2023.6663
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#胰岛素# #DPP-4抑制剂# #妊娠期糖尿病# #GLP-1受体激动剂#
37